Neuropathie diabétique : symptômes, score DN4, prégabaline et duloxétine
Neuropathie diabétique : 30-50 % des diabétiques chroniques, polyneuropathie distale sensitivomotrice + neuropathie autonome. Dépistage clinique annuel par monofilament 10 g, diapason, score DN4. Traitements HAS 2020 — prégabaline, duloxétine, amitriptyline, gabapentine. Prévention du pied diabétique. Sources HAS, SFD, ANSM.
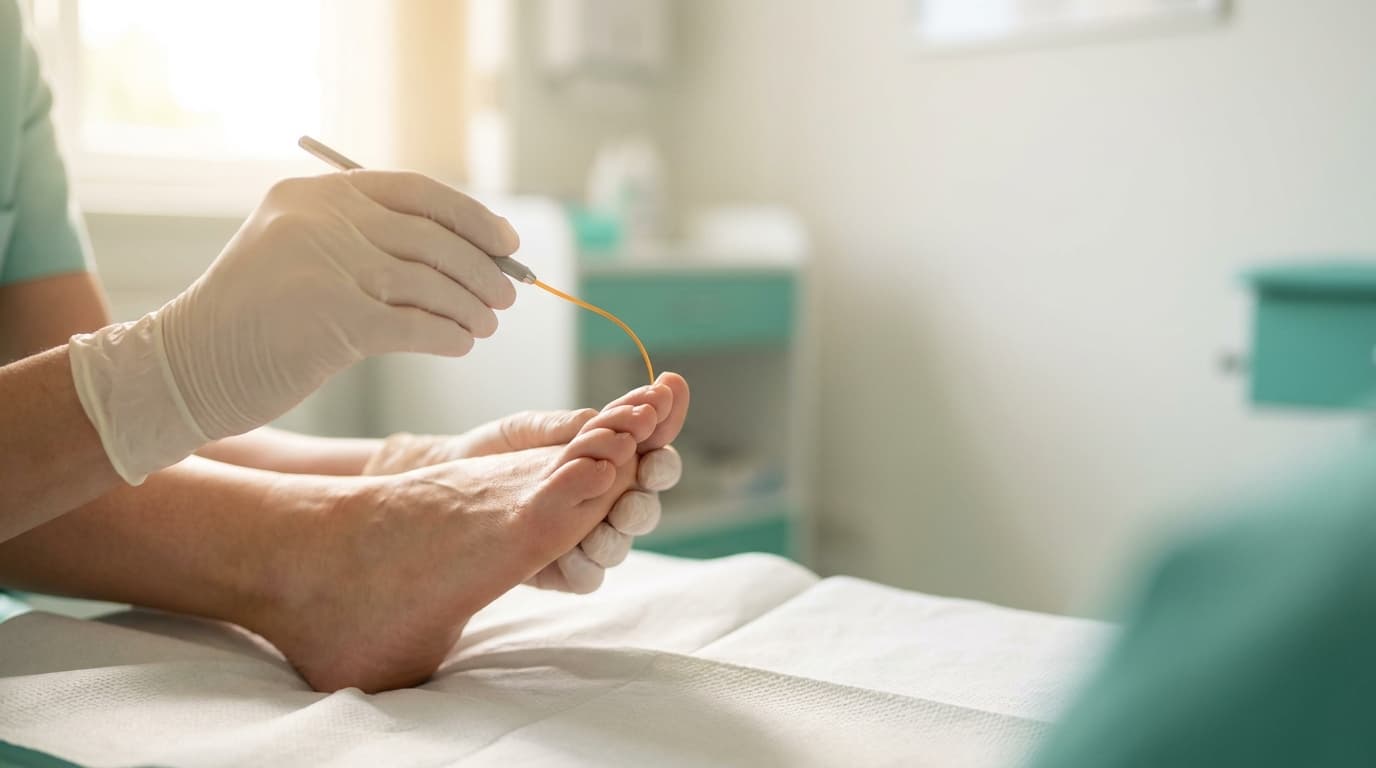
Les fourmillements aux pieds, les brûlures nocturnes, les décharges électriques dans les mollets ou les mains, l'impression de marcher sur du coton — autant de symptômes qu'environ un diabétique sur trois finit par décrire à son médecin. La neuropathie diabétique est la complication microvasculaire la plus douloureuse et la plus invalidante du diabète, et pourtant elle reste fréquemment sous-diagnostiquée en médecine générale. Cet article cadre la physiopathologie, le dépistage, le diagnostic positif (score DN4) et le traitement médicamenteux selon les recommandations HAS 2020. Le pilier Diabète de type 21 couvre la maladie ; le cluster Complications du diabète2 les expose ; ici, focus sur la neuropathie.
Pourquoi le diabète attaque-t-il les nerfs ?
L'hyperglycémie chronique endommage les nerfs périphériques par plusieurs mécanismes convergents :
- Voie des polyols — l'excès de glucose intracellulaire est transformé en sorbitol et fructose qui s'accumulent, causent un stress osmotique et altèrent le métabolisme des cellules de Schwann.
- Produits de glycation avancée (AGE) — protéines structurelles des nerfs et des vaisseaux modifiées par la glycation, dysfonction microvasculaire.
- Stress oxydatif — radicaux libres en excès, mitochondries défaillantes, neuro-inflammation chronique.
- Ischémie endoneurale — atteinte des vasa nervorum (capillaires nourrissant les nerfs) similaire à la microangiopathie rétinienne.
- Démyélinisation segmentaire et dégénérescence axonale — d'abord des plus longues fibres (d'où l'atteinte initiale aux orteils, puis ascendante en chaussette).
Les fibres les plus longues et les petites fibres myélinisées et amyéliniques (qui transmettent la douleur et le toucher protecteur) sont atteintes en premier — d'où la distribution typique distale et symétrique de la polyneuropathie diabétique, et la perte de la sensibilité protectrice qui expose au pied diabétique.
Les formes cliniques de la neuropathie diabétique
Plusieurs tableaux cliniques coexistent et peuvent s'associer :
- Polyneuropathie distale symétrique sensitivomotrice — la forme la plus fréquente (75 % des cas). Début aux orteils, symétrique, en chaussette, ascension progressive. Symptômes positifs (brûlures, fourmillements, décharges, allodynie) ou négatifs (hypoesthésie, perte de la sensibilité, impression de marcher sur du coton).
- Neuropathie autonome cardio-vasculaire — hypotension orthostatique sans tachycardie compensatrice (dysautonomie), tachycardie de repos, défaut d'adaptation au stress, ischémie myocardique silencieuse (mortalité accrue). Voir cluster hypotension orthostatique3.
- Neuropathie autonome digestive — gastroparésie (vidange gastrique ralentie, ballonnements, nausées, satiété précoce, glycémies erratiques), diarrhée diabétique, constipation, incontinence fécale.
- Neuropathie autonome génito-urinaire — dysfonction érectile (60-70 % des hommes diabétiques après 20 ans d'évolution, parmi les premières manifestations), vessie neurogène avec résidu post-mictionnel, infections urinaires récidivantes.
- Neuropathie autonome sudorale — anhidrose distale et hypersudation centrale compensatrice, peau sèche fragilisée au pied (favorise le pied diabétique).
- Mononeuropathie — atteinte focale d'un nerf (médian, ulnaire, fémoral, troisième paire crânienne avec diplopie), réversible en quelques mois.
- Amyotrophie diabétique proximale (forme rare) — douleurs et amyotrophie des cuisses, surtout chez l'homme âgé en déséquilibre récent.
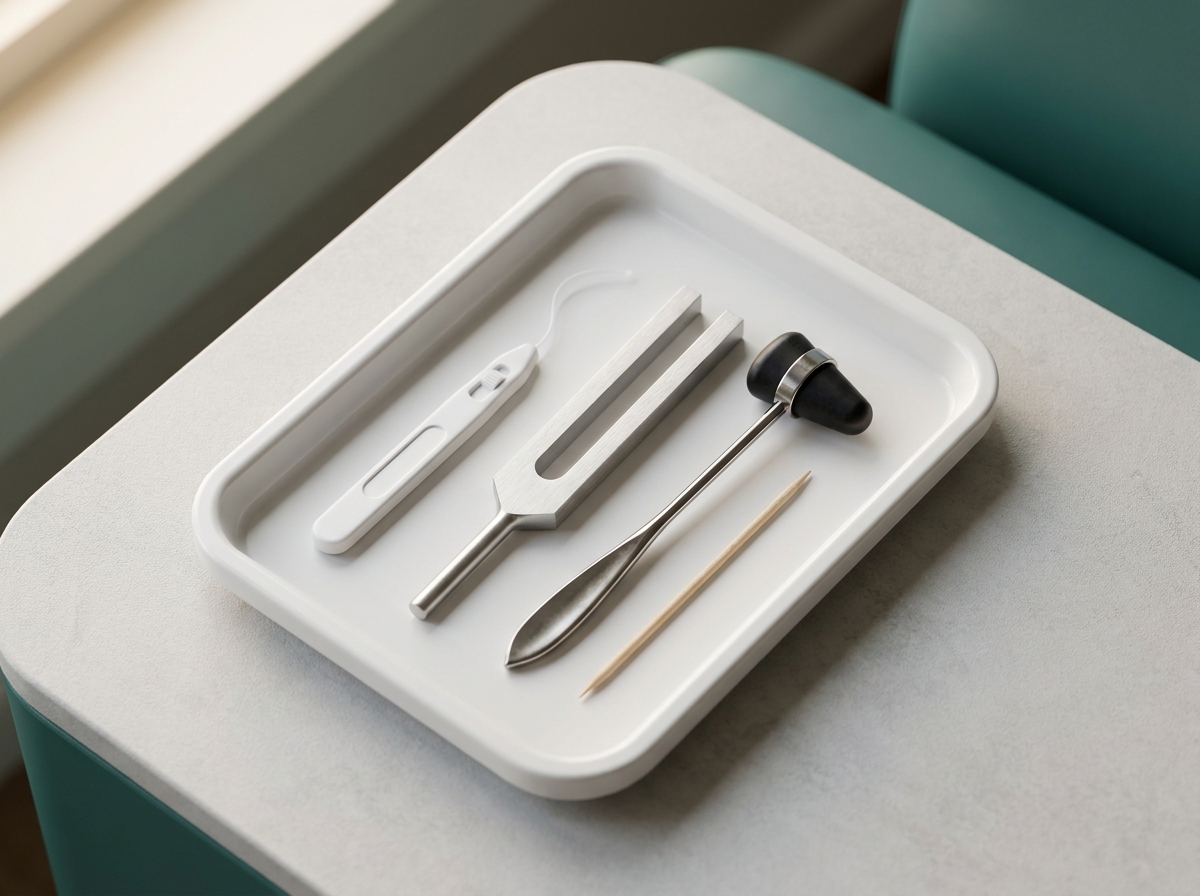
Le dépistage clinique annuel — outils simples, indispensables
La HAS et la SFD recommandent un dépistage clinique annuel de la neuropathie diabétique chez tout patient — souvent négligé en médecine générale. Le dépistage repose sur quatre outils simples, réalisables en consultation en 5 minutes :
La séquence du test monofilament 10 g — pas à pas
Le test monofilament 10 g est l'examen de dépistage du pied diabétique le plus important en médecine générale. Réalisé correctement, il prédit le risque d'ulcération du pied dans les 5 ans avec une sensibilité supérieure à 90 %. La séquence est standardisée :
Séquence du test au monofilament 10 g (Semmes-Weinstein) sur les 4 sites de référence par pied. Une seule zone insensible (le patient ne signale pas le contact) suffit à poser le diagnostic de neuropathie diabétique avec perte de la sensibilité protectrice.
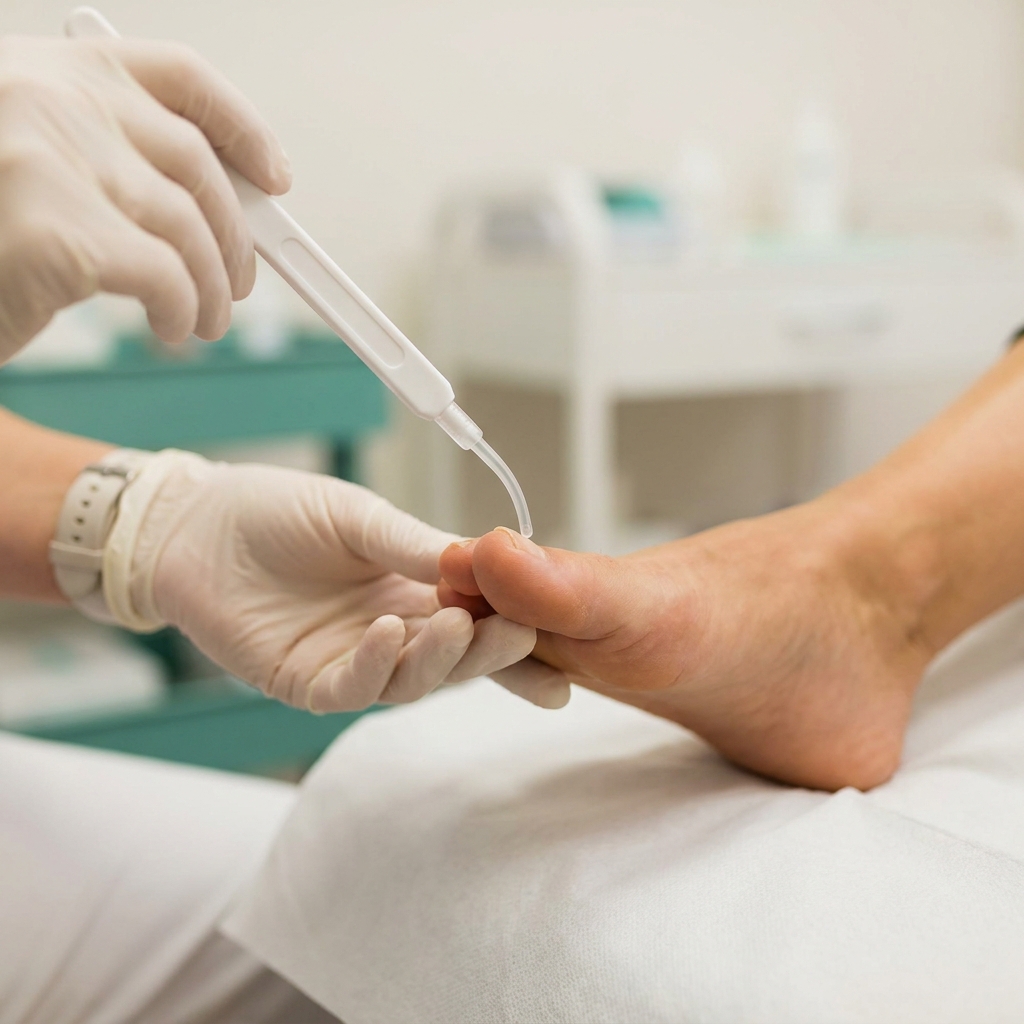
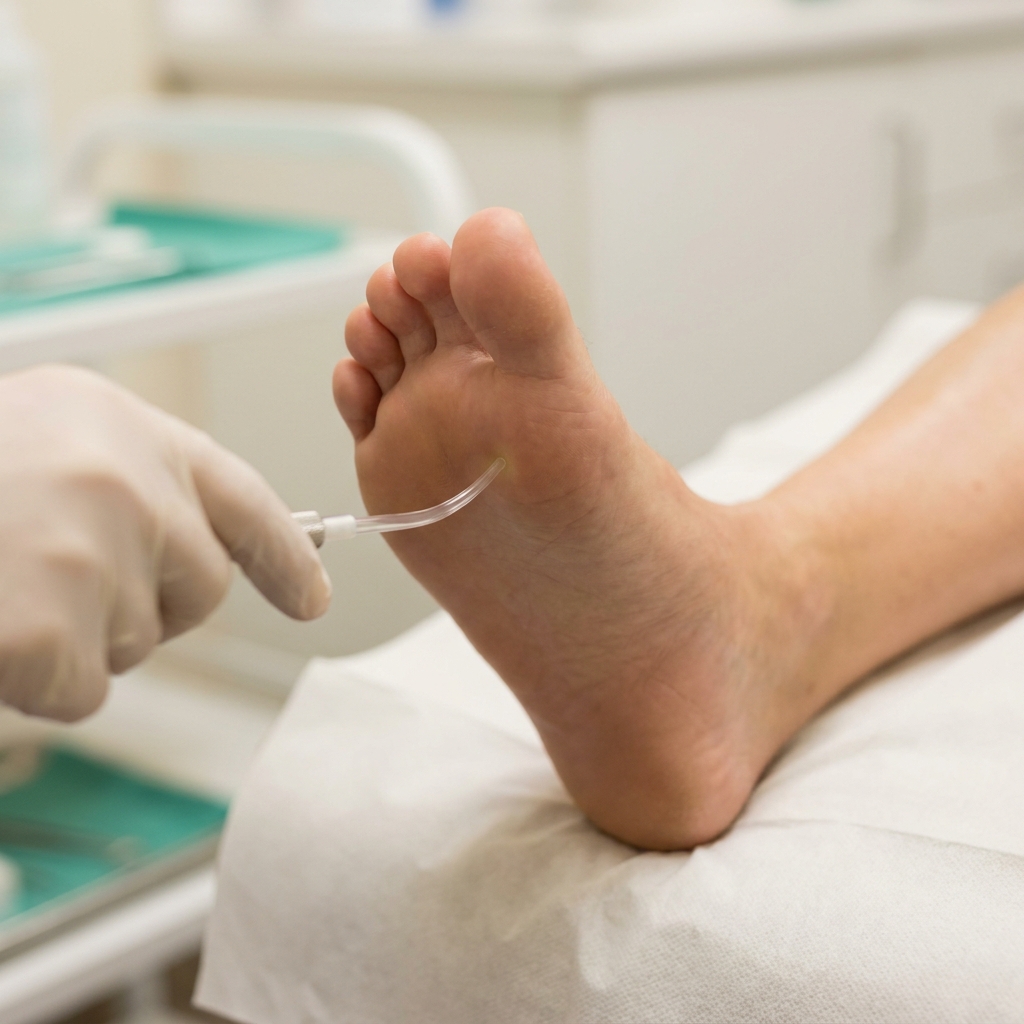
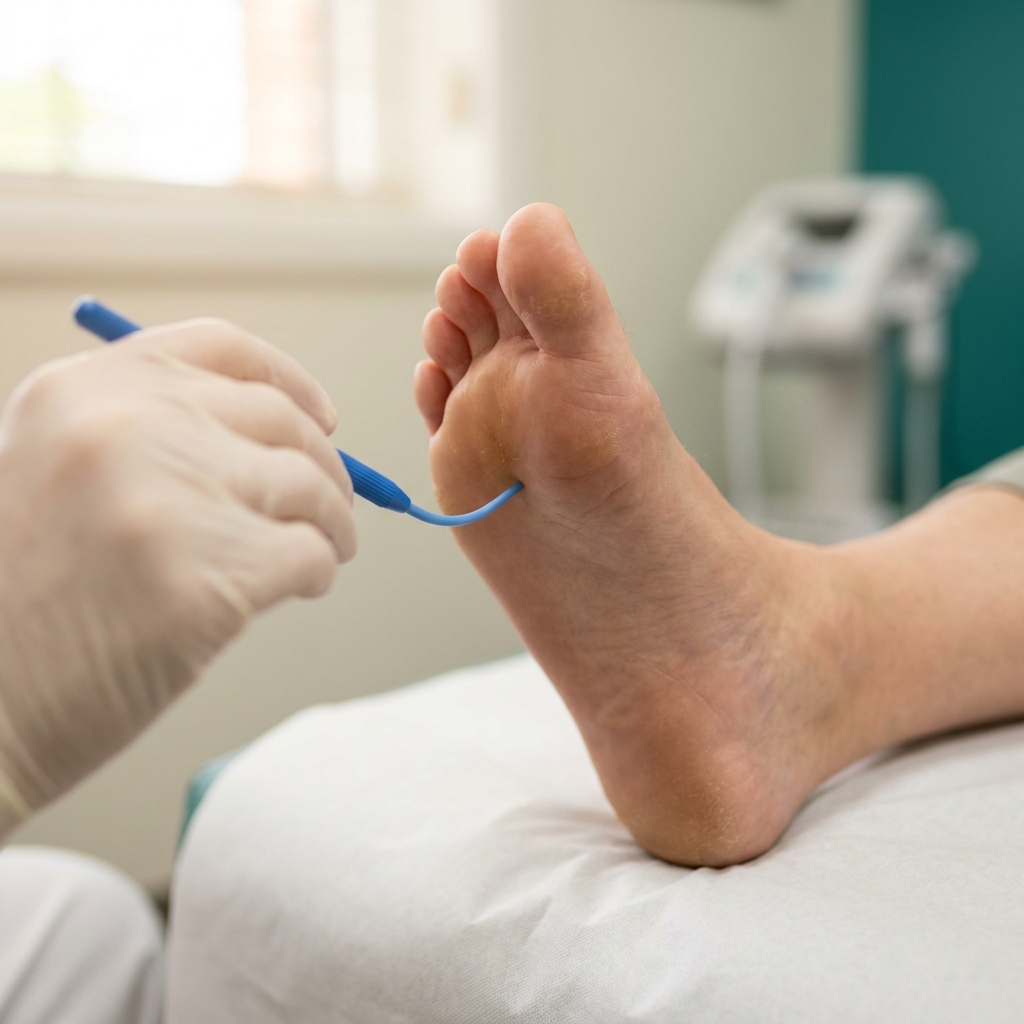
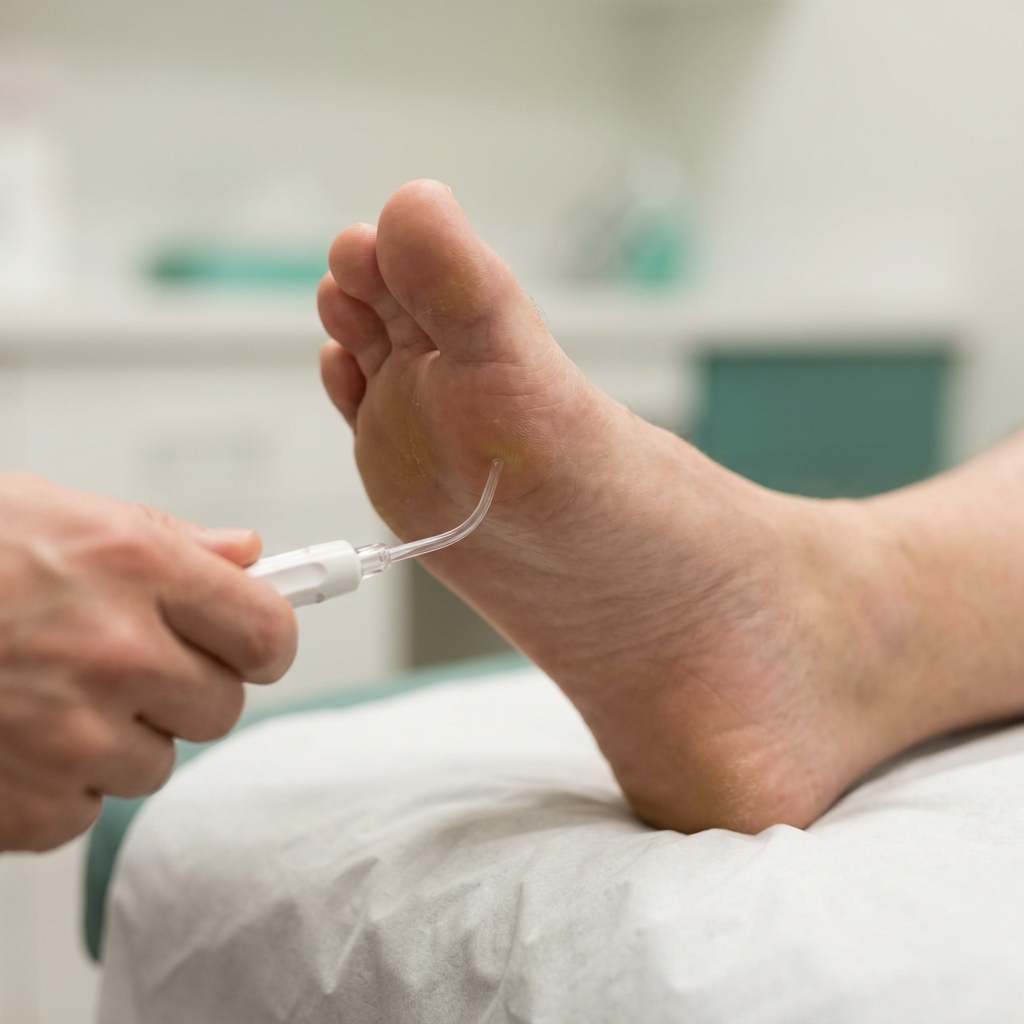
Vues d'artiste éducatives générées par IA, illustrant la séquence pédagogique du test au monofilament 10 g sur les 4 sites de référence du pied selon les recommandations IWGDF / HAS. La technique réelle doit être enseignée et pratiquée par un professionnel de santé formé.
- Patient allongé, pieds dénudés, ambiance calme. Démontrer le test à blanc sur la main du patient pour qu'il comprenne la sensation à reconnaître.
- Tenir le monofilament perpendiculairement à la peau, appuyer jusqu'à ce qu'il fléchisse en C, maintenir 1 à 2 secondes, retirer. La pression est calibrée à 10 g.
- Tester les 4 sites de base par pied : pulpe du gros orteil, têtes des 1ʳᵉ, 3ᵉ et 5ᵉ métatarsiens. Demander au patient : « Sentez-vous quelque chose ? Là ? Là ? ». Yeux fermés ou détournés du pied.
- Noter chaque site comme perçu ou non perçu. ≥ 1 site non perçu = neuropathie présente, risque accru d'ulcération.
- Compléter par diapason 128 Hz sur la malléole interne et piqûre pour explorer toutes les modalités sensitives.
Le traitement médicamenteux de la douleur neuropathique — HAS 2020
La HAS 2020 structure le traitement de la douleur neuropathique chronique en 4 lignes, avec un même niveau d'efficacité pour les 4 molécules de 1ʳᵉ intention, le choix se faisant selon le profil de tolérance, les comorbidités, les interactions médicamenteuses et la préférence du patient.
| Molécule (nom commercial) | Classe / Mécanisme | Posologie cible | Effets indésirables fréquents | À éviter si... |
|---|---|---|---|---|
| Prégabaline (Lyrica®, génériques) | Antiépileptique — ligand canal calcique α2δ | 2-300 mg/j en 2 prises, titrer en 1-2 sem | Somnolence, vertiges, prise de poids, œdèmes, troubles cognitifs | Conducteurs professionnels, IR sévère (ajuster), antécédent d'abus / dépendance |
| Gabapentine (Neurontin®, génériques) | Antiépileptique — ligand canal calcique α2δ | 1800-3600 mg/j en 3 prises, titrer en 2-4 sem | Somnolence, vertiges, ataxie, œdèmes, prise de poids | IR sévère (ajuster), conduite professionnelle prolongée |
| Duloxétine (Cymbalta®, génériques) | IRSN — inhibiteur recapture sérotonine + noradrénaline | 60 mg/j en 1 prise (titré dès 30 mg), max 120 mg | Nausées (transitoires), céphalées, bouche sèche, somnolence ou insomnie, dysfonction sexuelle | HTA non équilibrée, glaucome à angle fermé, IH sévère, antécédent maniaque |
| Amitriptyline (Laroxyl®, Elavil®) | Antidépresseur tricyclique | 10-75 mg/j en prise vespérale, titrer lentement | Anticholinergiques — bouche sèche, constipation, rétention urinaire, somnolence, prise de poids, hypotension | Sujet âgé fragile, glaucome, hypertrophie prostatique, troubles du rythme |
Quelques règles pratiques :
- Démarrer à dose faible et titrer progressivement sur 1 à 4 semaines pour réduire les effets indésirables (somnolence, nausées, vertiges).
- Évaluer l'efficacité à 4-8 semaines sur l'EVA douleur ou l'EN (Échelle Numérique). Réponse satisfaisante = ≥ 30 % de réduction de la douleur.
- En cas d'échec ou intolérance à une 1ʳᵉ molécule, switcher à une autre classe de 1ʳᵉ intention. Ne pas désespérer après un seul échec.
- En 2ᵉ intention : tramadol (faible niveau d'évidence, prudence chez le sujet âgé et insuffisant rénal — voir cluster antalgiques5), capsaïcine topique 8 % patch (Qutenza®, en milieu hospitalier).
- En 3ᵉ intention : combinaison de 2 molécules à mécanismes différents (prégabaline + duloxétine par exemple), ou orientation vers une consultation douleur.
- Pas d'opioïde fort en 1ʳᵉ intention dans la douleur neuropathique chronique non cancéreuse — le bénéfice est modeste et le risque d'addiction et de mésusage est documenté (recommandations HAS 2020).
Le Dr Raphaël Gonon Demoulian (CHU de Montpellier) explique les symptômes spécifiques de la douleur neuropathique et l'utilité du questionnaire DN4 (score ≥ 4 sur 10) pour orienter le diagnostic.
- La douleur neuropathique est une douleur du système nerveux périphérique ou central, distincte des douleurs nociceptives.
- Les causes principales sont la sciatique, le diabète, les suites chirurgicales, les AVC et la sclérose en plaques.
- Les symptômes typiques sont des brûlures, du froid douloureux, des décharges électriques, des fourmillements ou une douleur au simple contact (allodynie).
- Le questionnaire DN4 (Douleur Neuropathique en 4 questions) aide le clinicien à poser le diagnostic avec un score seuil de 4 sur 10.
- Les traitements de référence incluent les antidépresseurs (duloxétine, amitriptyline), les antiépileptiques (prégabaline, gabapentine) et les techniques de neuromodulation.
Prévention — le contrôle glycémique reste roi
Le seul traitement de fond qui ralentit la progression de la neuropathie est le contrôle métabolique strict :
- HbA1c < 7 % (individualisée selon l'âge, l'espérance de vie, le risque d'hypoglycémie).
- Pression artérielle < 140/85 mmHg.
- LDL-cholestérol < 0,7 g/L chez le diabétique à très haut risque vasculaire.
- Arrêt total du tabac — facteur majeur d'aggravation.
- Modération de l'alcool — l'alcool potentialise la neuropathie diabétique (carence en B1, B6, B12).
- Supplémentation en vitamine B12 si carence (fréquente sous metformine au long cours, voir cluster vitamines et santé10).
- Activité physique régulière — voir cluster activité physique et diabète11.
- Soins de pédicurie 2 à 4 fois par an chez un podologue conventionné.
- Auto-examen quotidien des pieds, chaussures adaptées, prévention des plaies.
L'essai DCCT et l'UKPDS ont démontré qu'un contrôle glycémique strict réduit le risque de neuropathie de 60 % dans le diabète de type 1 et de 25 à 35 % dans le type 2. La fenêtre thérapeutique idéale se situe dans les premières années du diabète — l'« effet mémoire métabolique » fait qu'un mauvais contrôle initial retentit longtemps, même corrigé secondairement.
Questions fréquentes
À partir de quel moment dois-je m'inquiéter pour mes fourmillements aux pieds ?
Des fourmillements aux pieds qui durent plus de quelques jours, surtout symétriques, aggravés la nuit, accompagnés d'une sensation de brûlure, de décharges électriques, ou d'une diminution de la sensibilité au toucher, sont des signes évocateurs de neuropathie et justifient une consultation chez votre médecin traitant. Si vous êtes diabétique, le risque est multiplié — la HAS recommande un dépistage clinique annuel chez tout diabétique. Le médecin réalisera un examen neurologique simple : monofilament 10 g, diapason 128 Hz, score DN4. Tout résultat anormal justifie un contrôle glycémique renforcé et, si la douleur est invalidante, un traitement spécifique. La précocité du diagnostic permet de prévenir le pied diabétique et l'évolution vers des formes douloureuses chroniques.
Le test du monofilament — qu'est-ce que c'est concrètement ?
Le monofilament 10 g (Semmes-Weinstein) est un petit fil de nylon calibré qui, appuyé sur la peau, exerce une pression précise de 10 grammes. Le médecin l'applique perpendiculairement sur la peau jusqu'à ce qu'il fléchisse en C, puis vous demande si vous sentez le contact, yeux fermés ou détournés. Les 4 sites de base par pied sont la pulpe du gros orteil et les têtes des 1ʳᵉ, 3ᵉ et 5ᵉ métatarsiens (sous le pied, à la base des orteils). Si vous ne sentez rien sur un seul site, vous avez une neuropathie diabétique avec perte de la sensibilité protectrice, et votre risque d'ulcération du pied est multiplié par 10 dans les 5 ans. Le test est indolore, rapide (5 minutes), et c'est l'outil de dépistage le plus important en médecine générale chez le diabétique.
La prégabaline (Lyrica®), ça fait quel effet et combien de temps faut-il attendre ?
La prégabaline réduit la libération de neurotransmetteurs excitateurs (glutamate, noradrénaline) dans les voies nociceptives en bloquant la sous-unité α2δ des canaux calciques. Effet attendu : réduction de 30 à 50 % de la douleur neuropathique chez 1 patient sur 4 à 7 traités (NNT 4-7). La titration commence à 75 mg le soir, puis 75 mg matin et soir, puis 150 mg matin et soir (300 mg/jour total) en 1 à 2 semaines selon la tolérance. Effet antalgique perceptible à 1-2 semaines, maximal à 4-8 semaines. Effets indésirables les plus fréquents : somnolence diurne, vertiges, œdèmes des chevilles, prise de poids, troubles cognitifs (« brouillard mental »). La conduite peut être déconseillée les premières semaines. La prégabaline étant sur ordonnance sécurisée depuis 2021 (risque de mésusage), son arrêt doit être progressif sur au moins 1 semaine.
La duloxétine ou la prégabaline — laquelle choisir ?
Les deux molécules ont un niveau d'efficacité comparable dans la douleur neuropathique selon la HAS 202012, avec un NNT de 4-7. Le choix dépend des comorbidités et de la tolérance. Préférer la duloxétine (Cymbalta®) si : dépression ou anxiété associée (la duloxétine est aussi un antidépresseur IRSN), profil cognitif fragile (moindre effet sédatif que la prégabaline), profession nécessitant la conduite. Préférer la prégabaline (Lyrica®) si : insomnie chronique (effet sédatif utile en prise vespérale), troubles anxieux marqués (effet anxiolytique). En cas d'échec ou d'intolérance à une 1ʳᵉ molécule, switcher à l'autre — le bénéfice est documenté chez 30 à 40 % des patients qui n'avaient pas répondu à la première. La combinaison prégabaline + duloxétine est une option en 3ᵉ intention.
Existe-t-il des traitements non médicamenteux de la douleur neuropathique ?
Oui, plusieurs options non médicamenteuses ont un niveau de preuve modéré en complément des médicaments : (1) TENS (Transcutaneous Electrical Nerve Stimulation) — petit appareil portable qui stimule les nerfs périphériques via des électrodes cutanées. Sans danger, soulagement modéré chez certains patients. (2) Physiothérapie / kinésithérapie — étirements, exercices doux d'équilibre et de proprioception. (3) Activité physique adaptée — marche, vélo, natation (voir cluster activité physique et diabète11) — réduit la douleur neuropathique par neuromodulation centrale et améliore le contrôle glycémique. (4) Capsaïcine topique 8 % (Qutenza®, patch hospitalier) — application unique de 30 minutes, soulagement 2 à 3 mois. (5) Acupuncture — preuves préliminaires positives. (6) Mindfulness et TCC de la douleur chronique — diminution du retentissement fonctionnel. (7) Stimulation médullaire — réservée aux formes très sévères et résistantes, en centre douleur.
La metformine peut-elle aggraver ma neuropathie ?
Indirectement, oui — par déficit en vitamine B12. La metformine au long cours (≥ 4 ans) réduit l'absorption intestinale de la vitamine B12 chez 10 à 30 % des patients. La carence en B12 peut mimer ou aggraver une neuropathie diabétique, et certains patients étiquetés « neuropathie diabétique réfractaire » présentent en réalité un déficit B12 masqué. La SFD recommande de doser la vitamine B12 tous les 1 à 2 ans chez tout patient sous metformine prolongée, et de supplémenter si B12 sérique < 200 pg/mL (ou si symptômes neurologiques avec B12 entre 200 et 400 pg/mL). Cyanocobalamine 1000 µg/j per os ou hydroxocobalamine 1000 µg IM mensuelle si malabsorption sévère. La metformine reste un excellent traitement antidiabétique — il s'agit simplement de surveiller et de corriger la carence éventuelle.
Et si je ne supporte pas les traitements proposés ?
Plusieurs options. (1) Switcher de molécule — un patient sur 4 à 7 répond à la prégabaline ; un patient sur 4 à 7 répond à la duloxétine ; ces deux populations se recouvrent partiellement seulement — donc essayer une autre classe est souvent utile. (2) Adapter la posologie — démarrer à dose plus faible et titrer plus lentement réduit les effets indésirables. (3) Privilégier une prise vespérale (amitriptyline, prégabaline en majeure partie le soir) pour utiliser la somnolence comme bénéfice du sommeil. (4) Combinaison de 2 molécules à faible dose plutôt qu'une seule à forte dose. (5) Capsaïcine topique 8 % en alternative locale en hôpital de jour. (6) Orientation vers une consultation douleur spécialisée dans un CHU ou un centre antidouleur — accès à la stimulation médullaire, à la kétamine perfusion, aux blocs nerveux. Ne pas désespérer après un seul échec : la prise en charge de la douleur neuropathique est un parcours, pas une décision unique.
Aller plus loin
- Diabète de type 2 — pilier1 — Pilier diabète : diagnostic, traitement, prévention. La neuropathie est la complication microvasculaire la plus invalidante.
- Complications du diabète de type 22 — Vue d'ensemble micro- et macrovasculaires. La neuropathie sensitivomotrice et autonome est un volet majeur du parcours diabétique.
- Rétinopathie diabétique : stades et anti-VEGF13 — Autre complication microvasculaire majeure du diabète. Les deux microangiopathies évoluent en parallèle — un patient avec rétinopathie a souvent une neuropathie associée.
- Pied diabétique : grades et prévention4 — La perte de la sensibilité protectrice par neuropathie est le principal facteur de risque du pied diabétique. Auto-examen quotidien, chaussures adaptées.
- Activité physique et diabète11 — Pilier non médicamenteux du contrôle glycémique et de la prévention des complications, dont la neuropathie.
- Hypotension orthostatique : conduite à tenir3 — La neuropathie autonome cardio-vasculaire est l'une des causes — la dysautonomie diabétique provoque une hypotension sans tachycardie compensatrice.
Sources et références
- HAS — Prise en charge médicamenteuse de la douleur neuropathique chronique (mai 2020)12
Recommandation française de référence — prégabaline, gabapentine, duloxétine, amitriptyline en 1ʳᵉ intention ; tramadol et capsaïcine en 2ᵉ intention ; combinaisons et orientation douleur en 3ᵉ intention. Pas d'opioïde fort en 1ʳᵉ intention. - HAS — Stratégie de prise en charge du diabète de type 2 (2013, mise à jour 2023)14
Recommandation française pour le contrôle glycémique du DT2 et la prévention des complications microvasculaires (neuropathie incluse) — cibles HbA1c individualisées, escalade thérapeutique. - ANSM — Lyrica® (prégabaline), Cymbalta® (duloxétine), Laroxyl® / Elavil® (amitriptyline), Neurontin® (gabapentine) : monographies15
Notices officielles françaises — indications, schémas posologiques, contre-indications, interactions médicamenteuses, effets indésirables. La prégabaline est sous ordonnance sécurisée depuis 2021 (risque de mésusage). - INSERM — Neuropathies périphériques16
Dossier INSERM — physiopathologie des neuropathies périphériques, mécanismes spécifiques à la neuropathie diabétique (voie des polyols, AGE, stress oxydatif, ischémie endoneurale), recherche actuelle. - Société francophone du diabète (SFD) — Recommandations Référentiels (2020-2024)17
Société savante diabétologique francophone — recommandations sur le dépistage et la prise en charge des complications microvasculaires, dont la neuropathie diabétique sensitivomotrice et autonome. - Bouhassira D et al. — Comparison of pain syndromes associated with nervous or somatic lesions and development of a new neuropathic pain diagnostic questionnaire (DN4) — Pain 200518
Référence princeps française développant le questionnaire DN4 (Douleur Neuropathique en 4 questions) — outil clinique de référence internationale pour repérer une composante neuropathique, score ≥ 4/10 = douleur neuropathique probable. - International Working Group on the Diabetic Foot (IWGDF) — Guidelines on the prevention and management of diabetes-related foot disease (2023)19
Recommandations internationales — dépistage du pied diabétique par monofilament 10 g, classification du risque podologique, prévention et prise en charge des ulcérations. - Finnerup NB et al. — Pharmacotherapy for neuropathic pain in adults : a systematic review and meta-analysis (Lancet Neurol 2015)20
Méta-analyse de référence — comparaison des classes thérapeutiques de la douleur neuropathique, NNT entre 4 et 7 pour antidépresseurs tricycliques, IRSN duloxétine, et gabapentinoïdes ; opioïdes forts non recommandés en 1ʳᵉ intention. - EFNS — Guidelines on the pharmacological treatment of neuropathic pain : 2010 revision (Eur J Neurol)21
Recommandations européennes — algorithmes de traitement de la douleur neuropathique, premières et secondes intentions, gradation des preuves par étiologie (neuropathie diabétique, post-zostérienne, trijumeau, etc.).
Réponses aux questions les plus courantes
<p>Des <strong>fourmillements aux pieds qui durent plus de quelques jours</strong>, surtout <strong>symétriques</strong>, <strong>aggravés la nuit</strong>, accompagnés d'<strong>une sensation de brûlure</strong>, de <strong>décharges électriques</strong>, ou d'une <strong>diminution de la sensibilité au toucher</strong>, sont des signes <strong>évocateurs de neuropathie</strong> et justifient une consultation chez votre médecin traitant. Si vous êtes diabétique, le risque est multiplié — la <strong>HAS</strong> recommande un dépistage clinique annuel chez tout diabétique. Le médecin réalisera un examen neurologique simple : monofilament 10 g, diapason 128 Hz, score DN4. Tout résultat anormal justifie un <strong>contrôle glycémique renforcé</strong> et, si la douleur est invalidante, un <strong>traitement spécifique</strong>. La précocité du diagnostic permet de prévenir le pied diabétique et l'évolution vers des formes douloureuses chroniques.</p>
Articles Connexes
Découvrez d'autres articles sur ce sujet

Antalgiques et lombalgie : paracétamol, AINS, opioïdes — ce qui marche vraiment
Lombalgie aiguë : paracétamol seul ≈ placebo (Cochrane 2023, PACE Lancet 2014), AINS courte durée en 1ʳᵉ intention HAS, myorelaxants optionnels, tramadol/codéine en 2ᵉ intention courte durée, opioïdes forts proscrits dans la lombalgie chronique non cancéreuse. Approche non médicamenteuse (kiné, exercice, TCC) au cœur de la stratégie. Sources HAS, ANSM, Cochrane, OFMA.
Rétinopathie diabétique : stades, fond d'œil et traitements anti-VEGF
Rétinopathie diabétique : la complication oculaire n°1 du diabète, première cause de cécité acquise avant 65 ans en France. Stades R0-R3 + œdème maculaire, dépistage annuel, contrôle glycémique strict, photocoagulation laser, injections intravitréennes d'anti-VEGF (Lucentis®, Eylea®, Vabysmo®) et corticostéroïdes. Sources HAS, ANSM, SFO.

Lumbago aigu (coup de reins) : ce qu'il faut faire les 7 premiers jours
Lumbago aigu : douleur lombaire brutale, 84 % des adultes au moins une fois dans la vie. Guérison spontanée chez 90 % en 4-6 semaines selon la HAS 2019. Conduite : reprise rapide du mouvement (l'alitement est délétère), AINS courte durée si pas de contre-indication, pas d'imagerie de 1ʳᵉ intention, kinésithérapie active si douleur persiste à 4 semaines. Red flags : déficit moteur, troubles sphinctériens, fièvre, traumatisme.
Sourcé auprès d'autorités indépendantes
Cet article a été rédigé par Bilal YIKILMAZ, rédacteur en chef de cestlasante.com. Il n'est pas médecin : chaque recommandation ci-dessus s'appuie sur des sources médicales indépendantes, explicitement citées.
Autorités citées : HAS, INSERM, OMS.
Dernière révision éditoriale : .