Pied diabétique : risques, stades de Wagner et prévention de l'amputation
Pied diabétique : 15-20 % des diabétiques auront une ulcération du pied au cours de leur vie, dont 40-80 % s'infecteront ; 5-10 % seront amputés. Classification de Wagner, dépistage annuel par monofilament 10 g et IPS, autoexamen quotidien et prise en charge urgente de toute plaie. Sources HAS, IWGDF, Inserm.

Quand on parle de complications du diabète, beaucoup pensent d'abord à la rétinopathie (qui peut faire perdre la vue) ou à la néphropathie (qui peut mener à la dialyse). Mais le pied diabétique est l'une des complications les plus fréquentes, les plus invalidantes et — paradoxalement — les plus évitables. Selon les recommandations internationales IWGDF1 et l'Inserm2, 15 à 20 % des diabétiques auront une ulcération du pied au cours de leur vie ; 40 à 80 % de ces plaies s'infectent ; 5 à 10 % finissent en amputation d'orteil, de pied ou de jambe. Et — donnée moins connue — le risque de décès à 5 ans est multiplié par 2,5 chez un diabétique avec ulcère du pied par rapport à un diabétique sans plaie. Le pied est donc un marqueur de morbi-mortalité globale du diabète. Cet article complète le cluster Complications du diabète de type 23 avec un focus pratique sur la prévention et la conduite.
Les trois mécanismes — neuropathie, artériopathie, infection
Le pied diabétique ne résulte presque jamais d'une cause unique ; c'est l'addition de plusieurs mécanismes qui aboutit à la plaie. La compréhension de ce trio guide tout le reste.

Galerie clinique — stades de Wagner à reconnaître
La classification de Wagner (1981, toujours référence) distingue 6 stades selon la profondeur et l'extension de l'ulcération. Les stades 0 (pied à risque) à 3 (ostéite / abcès) sont illustrés ci-dessous. Les stades 4 (gangrène localisée) et 5 (gangrène extensive) sont décrits en prose mais non illustrés (volontairement — illustration AI inappropriée pour ces stades graves).
Stade 0 = pied à risque (peau intacte, déformations, callosités). Stade 1 = ulcère superficiel. Stade 2 = ulcère profond avec atteinte tendineuse ou capsulaire. Stade 3 = abcès ou ostéite. Les stades 4 (gangrène localisée) et 5 (gangrène extensive) sont décrits dans le texte mais non illustrés (illustration AI inappropriée).
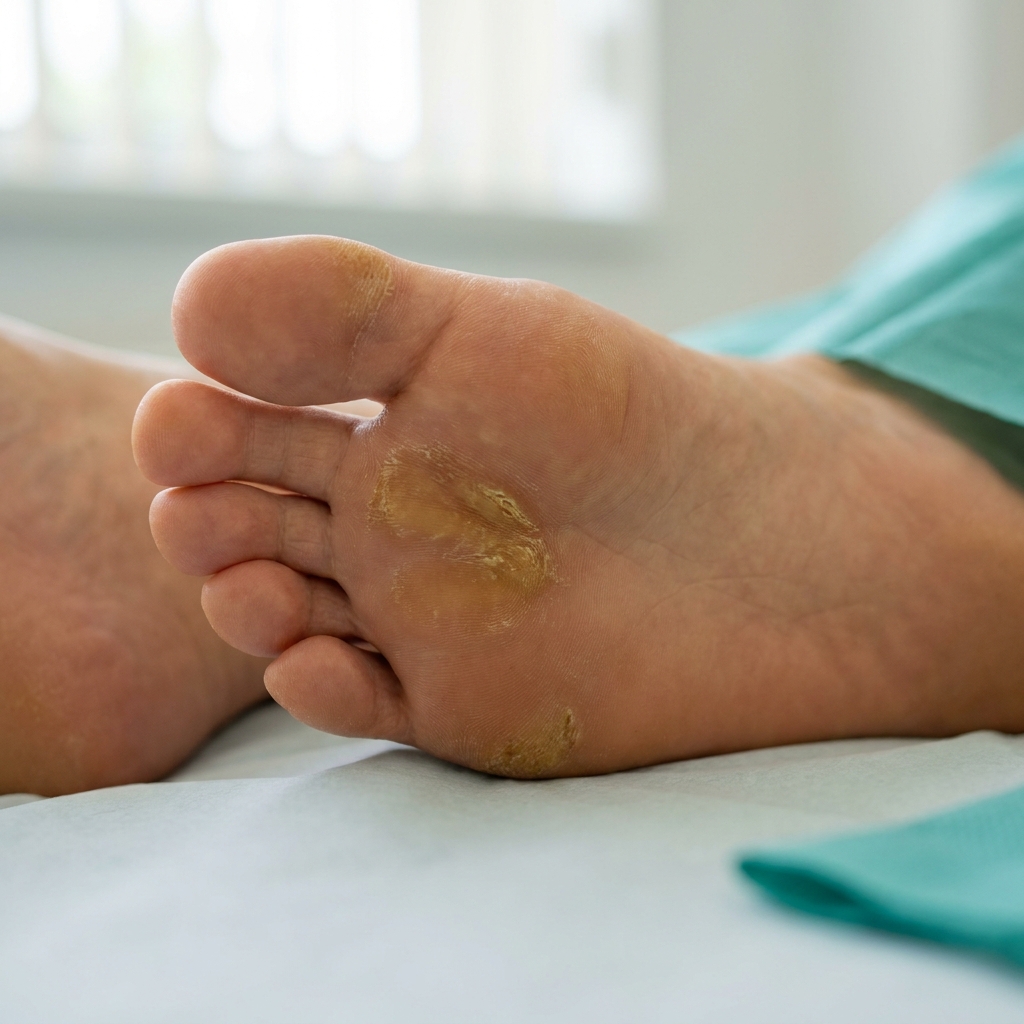
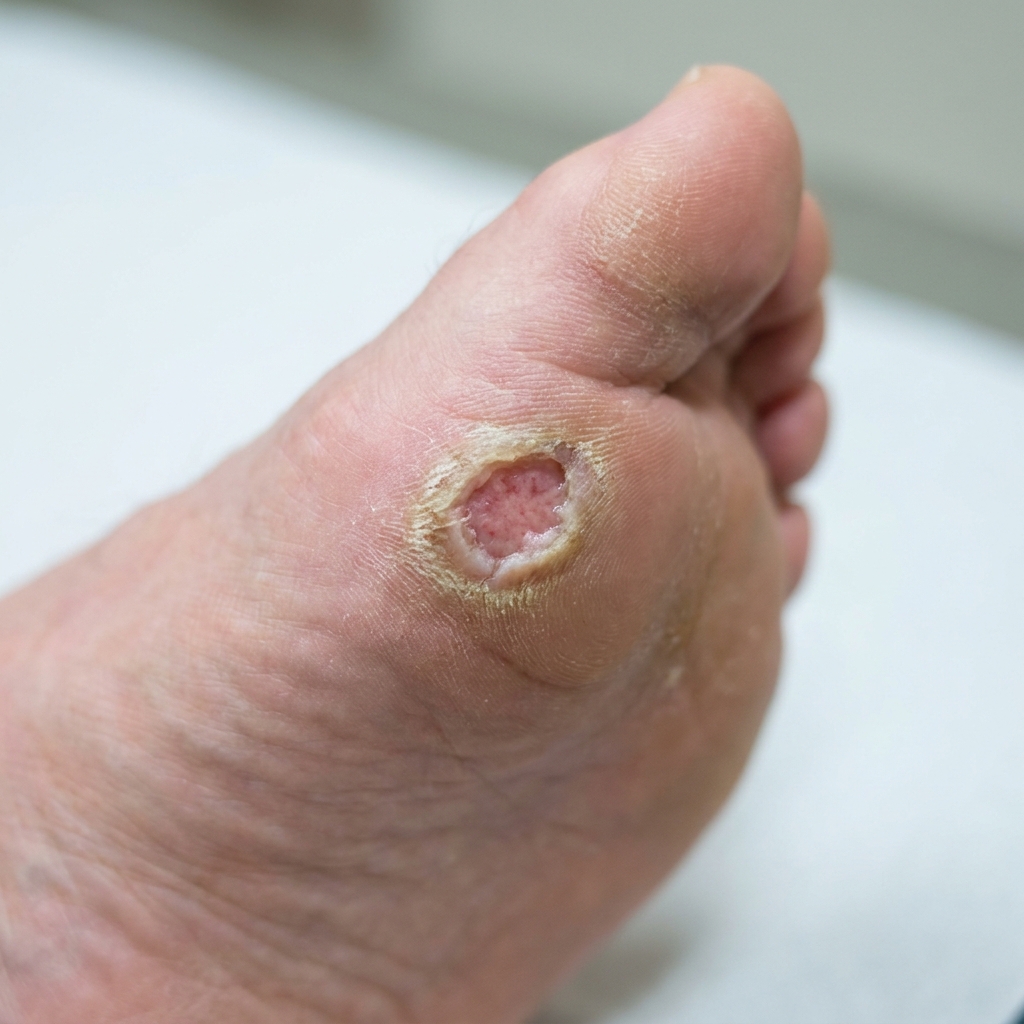
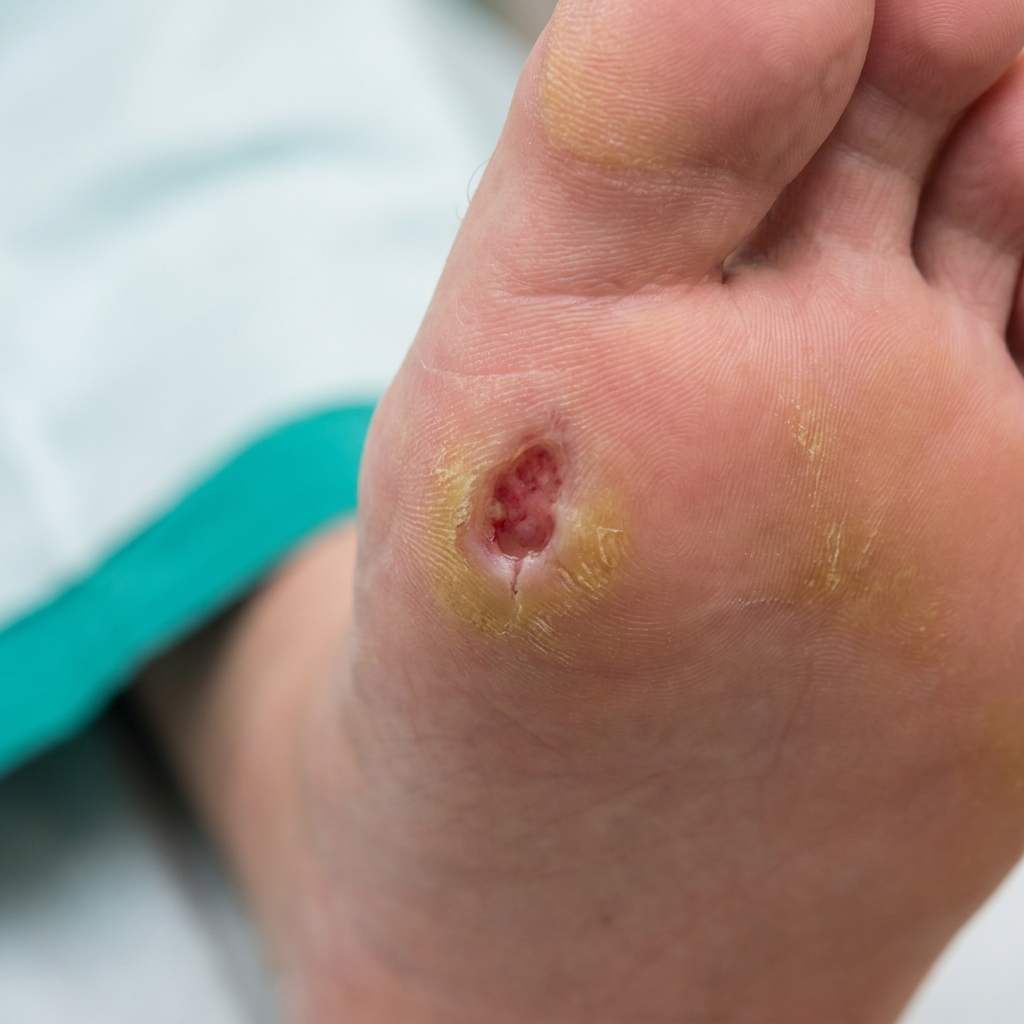
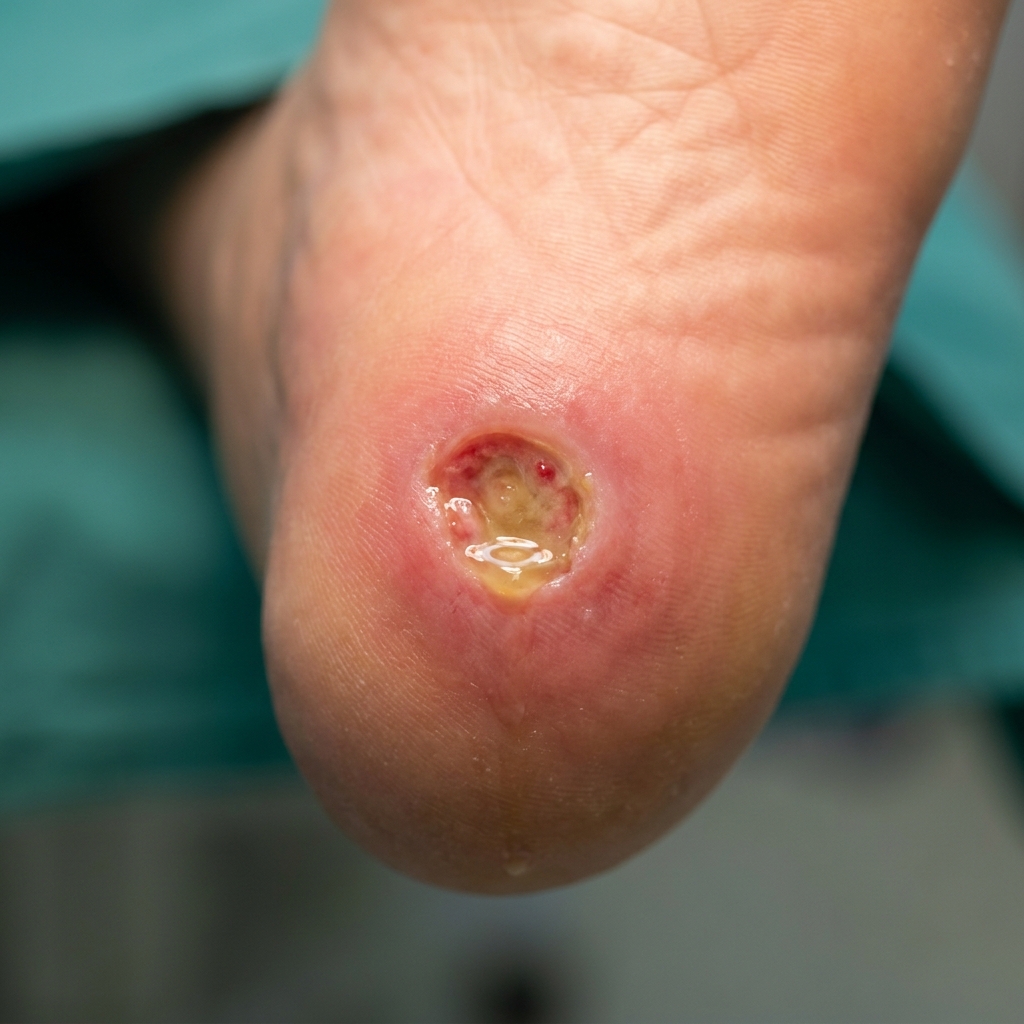
Illustrations générées par IA — vues d'artiste à but pédagogique. Pour un diagnostic, consultez un professionnel de santé.
Différencier neuropathie et artériopathie — chacune sa logique
| Caractéristique | Neuropathique | Artériopathique |
|---|---|---|
| Aspect du pied | Chaud, rose, sec, déformé (hallux valgus, orteils en marteau) | Froid, pâle, peau fine et atrophique, dépilation |
| Pouls périphériques | Présents et bondissants | Faibles ou absents |
| IPS cheville-bras | > 0,9 (normal) | < 0,9 (anormal) |
| Localisation préférentielle de l'ulcère | Plantaire — sous tête métatarsienne, talon | Latéral — bord externe, orteils, talon |
| Aspect de la plaie | Mal perforant ; bordures épaisses calleuses ; fond souvent propre | Ulcère sec, à bord net, peu de granulation |
| Douleur | Absente (anesthésie) | Présente — claudication, douleur de décubitus |
| Cicatrisation | Souvent possible avec décharge stricte | Limitée — revascularisation à discuter |
Le dépistage annuel — monofilament 10 g et IPS
Le monofilament de Semmes-Weinstein 10 g est l'outil-clé du dépistage de la neuropathie sensitive. C'est un fil de nylon calibré qui, appliqué perpendiculairement à la peau, exerce une pression de 10 g — le seuil de sensibilité protectrice. L'examen prend 2 minutes en consultation, à 10 sites de chaque pied (3 sous le 1ᵉʳ, 3ᵉ, 5ᵉ métatarsien, sous l'hallux, 2 sur la face plantaire des orteils, talon, dos du pied). Absence de perception sur ≥ 1 site = neuropathie ; risque de plaie multiplié par 7.
L'IPS (Index de Pression Systolique cheville-bras) mesure la pression artérielle à la cheville et la rapporte à celle au bras. Examen non invasif au Doppler de poche, 5-10 minutes. IPS < 0,9 = artériopathie ; entre 0,9 et 1,3 = normal ; > 1,3 = média-calcose (sclérose de la paroi artérielle — fréquent chez le diabétique long-cours, fausse les résultats — utiliser alors la pression à l'orteil).

La prévention — autoexamen quotidien et chaussage adapté
- Dépistage annuel monofilament + IPS
- Éducation à l'autoexamen quotidien
- Pas de soin podologique remboursé spécifique
- Autoexamen quotidien systématique
- Soins podologiques remboursés 4× / an (Ameli)
- Chaussage adapté, semelles préventives
- Soins podologiques remboursés 6× / an
- Chaussures orthopédiques sur prescription, remboursées
- Suivi multidisciplinaire en centre du pied diabétique
- Soins podologiques remboursés 8× / an
- Chaussures orthopédiques + orthèses plantaires
- Suivi rapproché trimestriel en centre spécialisé
Le Dr Valancogne sur la plaie du pied diabétique
Le Dr David Valancogne, responsable d'une unité de cicatrisation à la Clinique du Parc Lyon, rappelle pourquoi la plaie du pied diabétique doit toujours être traitée comme une urgence. Sa présentation détaille les chiffres-clés et la conduite à tenir.
Le Dr David Valancogne (Clinique du Parc Lyon) explique que toute plaie du pied diabétique constitue une urgence en raison des risques élevés d'infection, d'amputation et de surmortalité associés.
- Une plaie du pied diabétique doit toujours être considérée comme une urgence médicale.
- 15 à 20 % des diabétiques auront une ulcération du pied au cours de leur vie, et 40 à 80 % s'infecteront.
- Le risque de décès à 5 ans pour un patient diabétique avec un ulcère du pied est multiplié par 2,5.
- 5 à 10 % des diabétiques de type 2 subiront une amputation d'un orteil, du pied ou de la jambe.
- Une plaie du pied diabétique est la conséquence d'une neuropathie (perte de sensibilité) dans 85 % des cas.
Conduite en urgence devant une plaie déclarée
- Consultation immédiate (24-48 h) — médecin traitant, diabétologue, centre du pied diabétique ou urgences si signes infectieux (chaleur, rougeur extensive, fièvre, écoulement purulent).
- Bilan : profondeur (Wagner), recherche d'ostéite (sondage osseux positif = ostéite très probable, radiographies, parfois IRM), prélèvement bactériologique profond (pas un écouvillon superficiel).
- Décharge stricte de la plaie — chaussure de décharge, botte plâtrée, voire alitement. La décharge est le facteur de cicatrisation numéro un.
- Antibiothérapie guidée par l'antibiogramme, à adapter aux germes locaux. Durée : 1-2 semaines si pas d'ostéite, 4-6 semaines si ostéite.
- Évaluation vasculaire systématique : écho-Doppler artériel, parfois angio-TDM ou artériographie en vue d'une revascularisation (angioplastie, pontage).
- Soins locaux quotidiens par infirmier·e à domicile ou en centre spécialisé. Détersion, pansement adapté, surveillance.
- Équilibre glycémique strict — HbA1c cible < 7 % (parfois insuline transitoire pour optimiser la cicatrisation).
- Sevrage tabagique impératif — le tabac multiplie le risque d'amputation par 3-5.
Questions fréquentes
Comment surveiller son pied au quotidien quand on est diabétique ?
Routine quotidienne, idéalement le soir au coucher : (1) Inspecter visuellement chaque pied — dessus, dessous (miroir d'inspection plantaire), espaces interdigitaux, talons. Rechercher rougeur, plaie, ampoule, fissure, durillon, ongle incarné, mycose, déformation. (2) Palper à la recherche d'un point chaud (inflammation localisée) ou d'une zone froide (ischémie). (3) Laver à l'eau tiède (pas chaude — la neuropathie masque la sensation de brûlure ; utiliser un thermomètre de bain ou tester avec le coude). Sécher soigneusement, surtout entre les orteils. (4) Hydrater la plante et le dos du pied avec une crème hydratante (pas entre les orteils — humidité favorise les mycoses). (5) Couper les ongles droit sans dégager les coins (sinon ongles incarnés). En cas de difficulté : podologue spécialisé. Voir Complications du diabète de type 23.
Le monofilament 10 g, c'est quoi et pourquoi est-il important ?
Le monofilament de Semmes-Weinstein 10 g est un fil de nylon calibré qui, appliqué perpendiculairement à la peau jusqu'à ce qu'il se courbe, exerce exactement une pression de 10 grammes — le seuil de sensibilité protectrice. Si on ne perçoit pas cette pression, on ne perçoit pas non plus le caillou dans la chaussure, l'ampoule, le frottement répété qui crée le mal perforant. Le test est simple, rapide (2 minutes), reproductible. Il se fait à 10 sites par pied. Absence de perception sur 1 site ou plus = neuropathie sensitive de protection ; le risque de plaie est multiplié par environ 7. Ce test devrait être réalisé au moins une fois par an chez tout diabétique, dès le diagnostic du DT2 et après 5 ans de DT1. Le médecin traitant ou le diabétologue dispose du matériel.
Quelle est la différence entre pied neuropathique et pied artériopathique ?
Deux mécanismes opposés, souvent associés. Le pied neuropathique est chaud, rose, sec, avec des pouls bondissants ; l'IPS est normal (> 0,9). L'ulcération typique est plantaire, sous une tête métatarsienne, avec bordures calleuses (« mal perforant plantaire »). La douleur est absente — le pied est anesthésié. Le pied artériopathique est froid, pâle, sec, dépilé, avec des pouls faibles ou absents et un IPS < 0,9. L'ulcération est plutôt latérale (bord externe, orteils), avec un fond peu vascularisé. La claudication intermittente et la douleur de décubitus sont les signes classiques — mais elles peuvent être masquées par la neuropathie associée. La conduite diffère : la neuropathie répond bien à la décharge stricte de la plaie ; l'artériopathie peut nécessiter une revascularisation (angioplastie, pontage) avant que la cicatrisation soit possible. Voir AOMI et claudication intermittente8.
Les soins de podologue sont-ils remboursés en cas de diabète ?
Oui, sur prescription médicale, selon le niveau de risque podologique stratifié par le médecin traitant ou le diabétologue. Niveau 1 (neuropathie isolée) : 4 séances par an remboursées à 60 % par l'Assurance Maladie. Niveau 2 (neuropathie + artériopathie ou déformation) : 6 séances par an. Niveau 3 (antécédent d'ulcère ou d'amputation) : 8 séances par an. Le tarif conventionnel est de 27 € la séance. La complémentaire santé prend généralement le reste. Pour les diabétiques au niveau 0 (pas de neuropathie ni d'artériopathie), les soins podologiques de confort ne sont pas spécifiquement remboursés. Voir Ameli — Soins podologiques diabète9.
Pourquoi dit-on que toute plaie du pied chez un diabétique est une urgence ?
Parce que les trois mécanismes du pied diabétique convergent pour aggraver très vite une plaie banale. La neuropathie masque la douleur — le patient ne consulte pas tout de suite. L'artériopathie ralentit la cicatrisation — la plaie reste ouverte plus longtemps. L'hyperglycémie altère la fonction immunitaire — l'infection s'installe en quelques heures à Staphylococcus aureus, streptocoques, anaérobies. Conséquence : ce qui aurait été une simple ampoule chez un patient non diabétique peut devenir, en quelques jours, une cellulite extensive, une ostéite, une gangrène imposant l'amputation. La règle pratique du Dr Valancogne et de l'IWGDF1 : toute plaie, fissure, ampoule, rougeur localisée chez un diabétique → consultation sous 24-48 h, sans exception, et débridement + antibiothérapie + décharge stricte si justifiée. C'est cette discipline qui fait passer le risque d'amputation de 5-10 % à un chiffre nettement plus bas dans les centres spécialisés du pied diabétique.
Quels sont les signes du pied de Charcot et que faire ?
Le pied de Charcot (ou ostéoarthropathie diabétique de Charcot) est une complication rare mais grave de la neuropathie sévère. Il se présente comme un pied chaud, rouge, gonflé, sans douleur ou avec une douleur très atténuée, sans plaie initiale. C'est souvent confondu avec une infection ou une thrombose veineuse, d'où des retards diagnostiques fréquents. Le mécanisme est une destruction osseuse et articulaire progressive avec déformation finale en « pied en bascule » (collapsus de la voûte plantaire). Conduite : immobilisation immédiate et stricte (botte plâtrée, attelle, voire alitement) pendant 3 à 6 mois, parfois plus, le temps que l'inflammation s'éteigne et que l'os se consolide. Ne pas marcher dessus, jamais. Suivi en centre du pied diabétique. La radiographie initiale peut être normale ; l'IRM est plus sensible. À l'arrêt de la phase aiguë, chaussures orthopédiques sur mesure définitives.
Aller plus loin
- Diabète de type 2 : diagnostic, suivi, alimentation et traitements10 — Pillier de référence — vue d'ensemble du DT2 et de ses complications. Ce cluster-ci approfondit la complication podologique.
- Complications du diabète de type 2 : œil, rein, pied, cœur3 — Cluster amont — panorama des complications du DT2 (rétinopathie, néphropathie, neuropathie, coronaropathie, AOMI, pied).
- AOMI et claudication intermittente8 — Atteinte artérielle des membres inférieurs — souvent associée au pied diabétique, partage le bilan d'IPS et l'évaluation vasculaire.
- Alimentation et diabète de type 2 : l'assiette qui fait baisser l'HbA1c11 — Levier nutritionnel de l'équilibre glycémique — un facteur-clé de prévention de toutes les complications, y compris podologiques.
- Diabète et activité physique : prescription et précautions12 — Activité physique adaptée — précautions podologiques (choix des chaussures, surveillance des plaies post-effort) chez les patients à risque.
Sources et références
- IWGDF 2023 — International Working Group on the Diabetic Foot Guidelines13
Recommandations internationales 2023 de l'IWGDF — prévention, classification, prise en charge multidisciplinaire du pied diabétique, stratification du risque, indications de revascularisation et d'amputation. - HAS — Stratégie de prise en charge du diabète de type 214
Recommandations HAS sur la prise en charge du diabète de type 2 — surveillance des complications micro-vasculaires (œil, rein, pied), cibles HbA1c, suivi multidisciplinaire. - Inserm — Dossier Diabète de type 22
Dossier scientifique Inserm — épidémiologie française, complications micro et macrovasculaires, mécanismes physiopathologiques du pied diabétique (neuropathie, artériopathie, susceptibilité infectieuse). - Ameli — Soins podologiques chez la personne diabétique9
Fiche Assurance Maladie — niveaux de risque podologique (0 à 3), nombre de séances de soins remboursées par an selon le niveau, conditions de remboursement des chaussures orthopédiques. - ANSM — Bon usage des antibiotiques dans les plaies du pied diabétique15
Recommandations ANSM sur l'antibiothérapie des infections du pied diabétique — durée, molécules de première intention, place du prélèvement bactériologique profond, gestion de l'ostéite.
Réponses aux questions les plus courantes
<p>Routine quotidienne, idéalement le soir au coucher : (1) <strong>Inspecter visuellement chaque pied</strong> — dessus, dessous (miroir d'inspection plantaire), espaces interdigitaux, talons. Rechercher rougeur, plaie, ampoule, fissure, durillon, ongle incarné, mycose, déformation. (2) <strong>Palper</strong> à la recherche d'un point chaud (inflammation localisée) ou d'une zone froide (ischémie). (3) <strong>Laver à l'eau tiède</strong> (pas chaude — la neuropathie masque la sensation de brûlure ; utiliser un thermomètre de bain ou tester avec le coude). Sécher soigneusement, surtout entre les orteils. (4) <strong>Hydrater</strong> la plante et le dos du pied avec une crème hydratante (pas entre les orteils — humidité favorise les mycoses). (5) <strong>Couper les ongles droit</strong> sans dégager les coins (sinon ongles incarnés). En cas de difficulté : <strong>podologue spécialisé</strong>. Voir <a href="/articles/complications-diabete-type-2" target="_blank" rel="noopener">Complications du diabète de type 2</a>.</p>
Articles Connexes
Découvrez d'autres articles sur ce sujet

Conjonctivite chez l'adulte : bactérienne, virale ou allergique — différencier et traiter
Conjonctivite chez l'adulte : 80 % sont virales (auto-résolutives en 7-14 jours), 15 % bactériennes (sécrétions purulentes), 5 % allergiques. Différencier les 3 formes par les signes cliniques, savoir reconnaître les signes d'alerte (kératite, uvéite, glaucome aigu) qui imposent l'ophtalmologue.
Cancers cutanés non-mélanome : CBC, CSC et kératose actinique — reconnaître et dépister
Carcinome basocellulaire (CBC), carcinome spinocellulaire (CSC) et kératose actinique : les cancers cutanés non-mélanome représentent ~80 % des cancers de la peau en France. Reconnaître les lésions, l'auto-examen et la différence avec le mélanome. Sources HAS, INCa, SFD.
AVC ischémique : thrombolyse, fenêtre des 4h30 et perspectives au-delà
Thrombolyse intraveineuse de l'AVC ischémique : règle des 4h30, extension par IRM ou scanner de perfusion (études WAKE-UP, EXTEND), thrombectomie mécanique jusqu'à 24 h pour les occlusions proximales. Chaîne de prise en charge — UNV, télé-AVC, transferts. Sources HAS 2022, SFNV, ESC, NEJM.
Sourcé auprès d'autorités indépendantes
Cet article a été rédigé par Bilal YIKILMAZ, rédacteur en chef de cestlasante.com. Il n'est pas médecin : chaque recommandation ci-dessus s'appuie sur des sources médicales indépendantes, explicitement citées.
Autorités citées : HAS, INSERM, OMS.
Dernière révision éditoriale : .