Cancers cutanés non-mélanome : CBC, CSC et kératose actinique — reconnaître et dépister
Carcinome basocellulaire (CBC), carcinome spinocellulaire (CSC) et kératose actinique : les cancers cutanés non-mélanome représentent ~80 % des cancers de la peau en France. Reconnaître les lésions, l'auto-examen et la différence avec le mélanome. Sources HAS, INCa, SFD.
Quand on parle de « cancer de la peau », l'imaginaire collectif se tourne vers le mélanome — la forme la plus médiatisée car la plus mortelle. Mais les cancers cutanés non-mélanome (carcinome basocellulaire, carcinome spinocellulaire et leur précurseur, la kératose actinique) sont en réalité 20 à 30 fois plus fréquents. Selon l'Institut national du cancer (INCa)1, ils représentent environ 80 % des cancers de la peau diagnostiqués chaque année en France, soit plus de 100 000 nouveaux cas annuels. Heureusement, leur pronostic est excellent quand le diagnostic est précoce — ils n'envoient quasiment jamais de métastases pour le CBC, exceptionnellement pour le CSC. Le retard diagnostique reste leur principal facteur aggravant. Cet article complète le cluster Dépistage du cancer de la peau : règle ABCDE2 centré sur le mélanome.
Les trois entités à connaître

Galerie clinique — savoir reconnaître ces trois lésions
Les illustrations ci-dessous donnent l'aspect macro-typique de chaque entité. Elles ne remplacent pas un examen dermatologique avec dermoscope. Toute lésion suspecte impose une consultation.
De gauche à droite : kératose actinique (précancéreuse), carcinome basocellulaire (perle translucide à télangiectasies), carcinome spinocellulaire (croûte saignante). Toute lésion qui ressemble à l'une de ces vignettes et qui persiste plus de 4 à 6 semaines doit être examinée par un dermatologue.
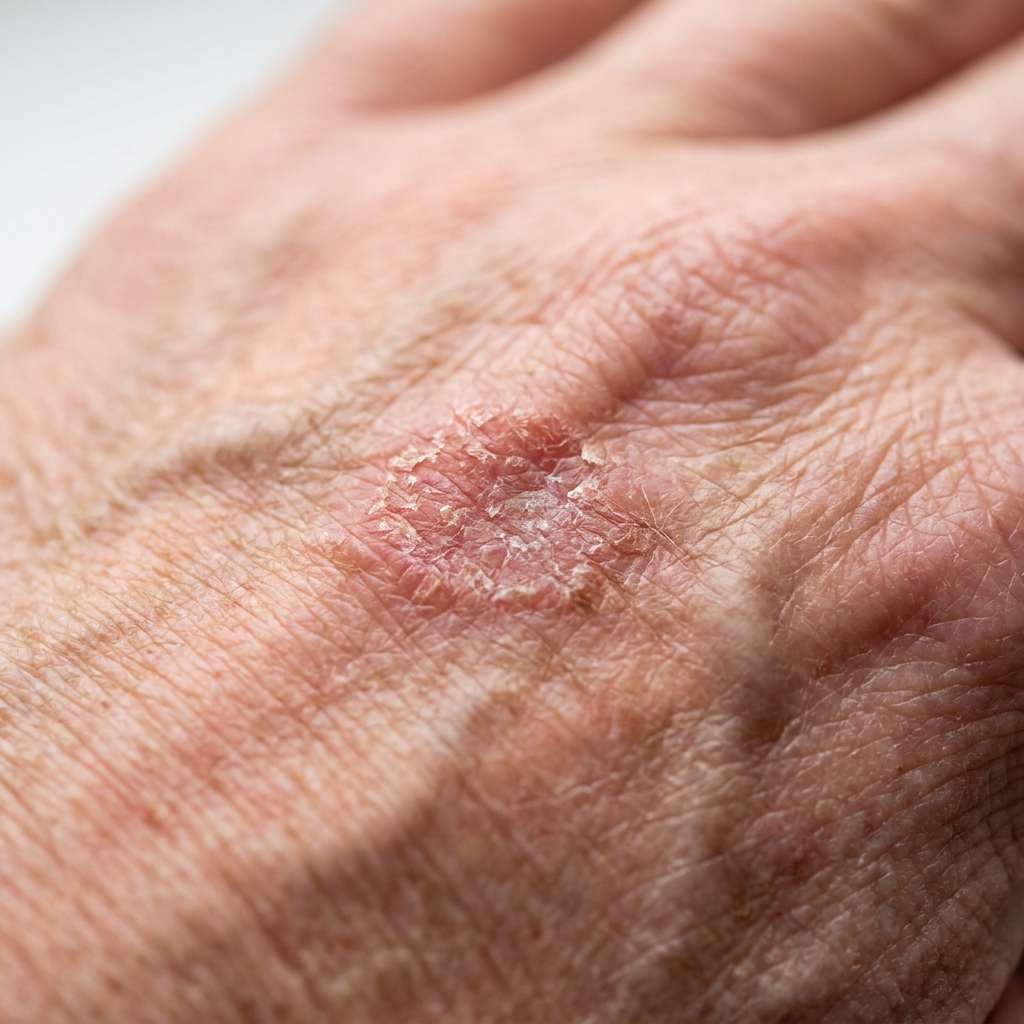

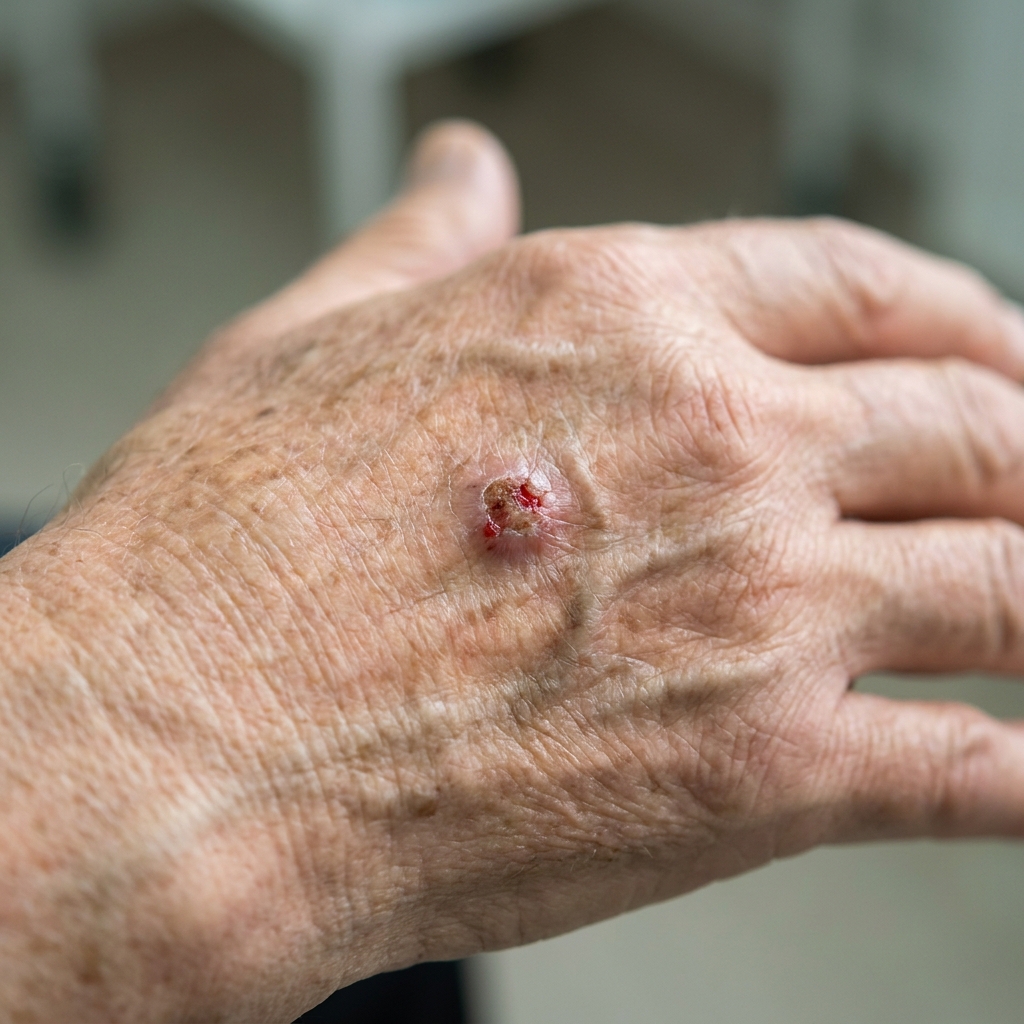
Illustrations générées par IA — vues d'artiste à but pédagogique. Pour un diagnostic, consultez un professionnel de santé.
Différencier d'un mélanome — la règle ABCDE et au-delà
Le mélanome a sa propre logique de reconnaissance (règle ABCDE — Asymétrie, Bords irréguliers, Couleur hétérogène, Diamètre > 6 mm, Évolution). Les cancers non-mélanome obéissent à des critères différents : aspect perlé, télangiectasies, croûte récidivante, surface rugueuse. Une comparaison côte à côte aide à fixer les idées.
| Caractéristique | CBC | CSC | Mélanome |
|---|---|---|---|
| Aspect typique | Perle nacrée + télangiectasies | Croûte saignante / ulcération bourgeonnante | Tache pigmentée asymétrique (ABCDE) |
| Localisation préférentielle | Visage (canthus, ailes du nez), tronc | Lèvre, oreille, dos des mains, cuir chevelu dégarni | Dos chez l'homme, jambes chez la femme |
| Croissance | Lente (mois à années) | Moyennement rapide (semaines à mois) | Variable, parfois explosive en quelques mois |
| Risque de métastases | Quasi nul (< 0,1 %) | ~5 % (selon localisation et taille) | Élevé si retard diagnostique |
| Pronostic | Excellent si traité tôt | Très bon si traité tôt | Dépend strictement de l'indice de Breslow |
| Traitement de référence | Chirurgie d'exérèse + marges | Chirurgie d'exérèse + curage si N+ ; radio si inopérable | Chirurgie + biothérapies / immuno selon stade |

L'auto-examen cutané — comment, à quelle fréquence
L'auto-examen complet de la peau prend 15 minutes tous les 3 mois. Il est particulièrement recommandé chez les phototypes clairs, les patients avec antécédent personnel ou familial, les transplantés et les personnes exposées professionnellement (agriculteurs, marins, sportifs outdoor).
- Préparation : pièce bien éclairée, miroir mural + miroir à main + un proche pour les zones difficiles (dos, cuir chevelu).
- Visage, cou, oreilles — inspecter chaque zone à la loupe si possible. Soulever les cheveux pour examiner le cuir chevelu et la nuque.
- Tronc — soulever les bras, inspecter aisselles et plis sous-mammaires.
- Bras et mains — y compris les paumes et les espaces entre les doigts.
- Jambes et pieds — y compris la plante des pieds et les espaces entre les orteils. Utiliser un miroir à main pour les zones inaccessibles.
- Région génitale et fesses — souvent négligées ; un miroir à main permet l'examen.
- Photographier les lésions suspectes pour comparer dans 4-6 semaines : une lésion qui change, qui saigne, qui se croûte ou qui grandit doit être montrée.
Quand consulter, quel parcours ?
- Dermatologue — devant toute lésion cutanée qui persiste plus de 4-6 semaines, surtout sur zone photo-exposée. Demande de rendez-vous prioritaire si lésion qui grandit, saigne, ulcère ou est inhabituellement pigmentée.
- Médecin traitant — première évaluation possible, dermatoscope rudimentaire ou photographie envoyée en téléexpertise dans les régions sous-dotées en dermatologues.
- Téléexpertise dermatologique — déployée par l'Assurance Maladie depuis 2022 ; permet de gagner du temps quand l'accès au dermatologue est long (déserts médicaux).
- Bilan d'extension — réservé au CSC à haut risque (taille > 2 cm, infiltration profonde, localisations à risque comme la lèvre, immunodépression) : palpation des aires ganglionnaires, parfois échographie ganglionnaire ou TEP-scan.
Prévention — la seule vraie protection
Le cumul d'exposition UV pendant la vie est le facteur de risque modifiable principal. Les mesures validées :
- Photoprotection vestimentaire — chapeau à bord large, lunettes UV catégorie 3-4, vêtements tissés serrés (idéalement labellisés UPF 30 à 50+).
- Éviter les expositions entre 11 h et 16 h (été en métropole, toute l'année en zones tropicales / haute altitude).
- Écran solaire SPF 50+ sur toutes les zones découvertes, à renouveler toutes les 2 heures et après baignade ou transpiration.
- Pas de cabines UV — classées cancérogènes certains par le CIRC. Interdites aux mineurs en France, à éviter formellement chez les adultes.
- Vigilance professionnelle — agriculteurs, marins, ouvriers du bâtiment, sportifs outdoor : couverture vestimentaire + écran solaire intégrés à l'équipement de travail.
- Dépistage dermatologique annuel après 50 ans ou en présence d'un facteur de risque, à vie.
Questions fréquentes
Le carcinome basocellulaire (CBC) est-il un vrai cancer ?
Oui, c'est histologiquement un cancer — il s'agit d'une prolifération maligne des cellules basales de l'épiderme. Mais ses caractéristiques en font un cancer particulier : il ne métastase quasiment jamais (moins de 0,1 % des cas) et reste localement invasif. C'est néanmoins le cancer le plus fréquent chez l'humain et il peut être très destructeur localement si on le néglige (CBC du nez, de l'œil, de l'oreille). La chirurgie d'exérèse complète assure une guérison dans la quasi-totalité des cas pris à temps. La SFD recommande une exérèse avec marges adaptées (3 à 5 mm selon le type histologique), parfois avec contrôle peropératoire des marges (chirurgie de Mohs) sur les localisations à risque comme le visage.
Comment différencier une simple verrue d'un cancer cutané ?
Quelques critères orientent. La verrue commune est généralement rugueuse, en relief, peu évolutive sur des mois, parfois multiple en grappes (mains, doigts) ; elle est due à un papillomavirus (HPV) et peut régresser spontanément. Un cancer cutané non-mélanome, lui, change d'aspect au fil des semaines : la lésion grandit, sa surface devient irrégulière, peut s'ulcérer, se croûter, saigner au moindre traumatisme. Le terrain compte aussi : une lésion qui apparaît après 50 ans sur une zone photo-exposée (visage, oreilles, dos des mains, cuir chevelu dégarni) est suspecte par défaut. En cas de doute, la dermoscopie en consultation tranche en quelques minutes, et la biopsie cutanée confirme.
Faut-il faire enlever une kératose actinique préventivement ?
Oui, dans la plupart des cas. La kératose actinique est une lésion précancéreuse avec un risque de transformation en CSC d'environ 1 % par an et par lésion, plus élevé chez les patients qui en cumulent plusieurs (10 % de risque cumulé sur 10 ans en cas de multiples lésions). Le traitement dépend du nombre, de la localisation et de l'épaisseur : cryothérapie à l'azote liquide pour les lésions isolées (séances brèves au cabinet), crèmes topiques (5-fluorouracile, imiquimod, diclofénac) pour les zones étendues, thérapie photodynamique pour le photo-vieillissement sévère du visage. Le suivi reste annuel à vie — voir dépistage cancer peau ABCDE2 pour le suivi cutané global.
L'écran solaire SPF 50+ suffit-il à prévenir les cancers cutanés ?
Non, il ne suffit pas seul — c'est un élément essentiel d'une stratégie globale. Un écran solaire bien appliqué (épaisseur suffisante : 2 mg/cm², soit environ une noix pour le visage), renouvelé toutes les 2 heures et après baignade, réduit l'incidence des CSC et probablement des CBC. Mais il est insuffisant en cas d'exposition prolongée ou intense (haute altitude, milieu tropical, métiers en extérieur). La stratégie complète associe : photoprotection vestimentaire (chapeau à bord large, lunettes UV, vêtements UPF 30-50), éviter les expositions entre 11 h et 16 h, écran solaire SPF 50+ large spectre (UVA + UVB), pas de cabines UV, et auto-examen régulier + dépistage dermatologique annuel après 50 ans. C'est cette combinaison qui protège.
Mon enfance a été marquée par des coups de soleil — suis-je définitivement à risque ?
Le risque est augmenté mais pas figé. Les coups de soleil de l'enfance et de l'adolescence contribuent significativement au capital solaire et au risque cutané à long terme, notamment au risque de mélanome. Mais la photoprotection adoptée à l'âge adulte réduit l'incidence des nouveaux cancers, même tardivement. Conduite pratique : photoprotection rigoureuse dès aujourd'hui, auto-examen trimestriel, consultation dermatologique annuelle, dépistage particulièrement attentif des zones photo-exposées (visage, oreilles, dos des mains, cuir chevelu). Un suivi adapté permet de détecter et de retirer toute lésion suspecte à un stade où la chirurgie est minimaliste — c'est le principe même de la prévention secondaire.
Le dépistage dermatologique est-il remboursé en France ?
Oui, la consultation dermatologique est remboursée au tarif conventionnel (~30 €, dont 70 % par l'Assurance Maladie + complémentaire) sans recours préalable au médecin traitant dans le cadre du parcours de soins coordonnés pour la dermatologie. Pour les déserts médicaux, l'Assurance Maladie a déployé depuis 2022 la téléexpertise dermatologique : le médecin traitant envoie une photo de la lésion à un dermatologue qui rend un avis sous 7 jours. C'est rapidement devenu un maillon utile dans les régions sous-dotées. À noter : la consultation annuelle de dépistage cutané n'est pas spécifiquement incitée par l'Assurance Maladie comme l'est la mammographie ou le frottis, mais elle est recommandée par la Société française de dermatologie3 chez les phototypes clairs et après 50 ans.
Aller plus loin
- Dépistage du cancer de la peau : la règle ABCDE2 — Cluster complémentaire — la règle ABCDE est centrée sur le mélanome ; cet article-ci couvre les cancers non-mélanome (CBC, CSC, kératose actinique), plus fréquents.
- Mon Bilan Prévention : 25, 45, 65 et 75 ans4 — Consultation gratuite dédiée à la prévention — moment privilégié pour discuter dépistage cutané et photoprotection.
- Dépistage du cancer colorectal : test FIT5 — Autre dépistage individuel de cancer fréquent — même logique de prévention secondaire.
- Dépistage du cancer du sein : mammographie 50-74 ans6 — Programme organisé de dépistage français — utile pour comprendre la différence entre dépistage organisé et dépistage individuel.
- Dépistages santé chez l'adulte7 — Pillier de référence — vue d'ensemble des examens de dépistage recommandés en France selon l'âge.
Sources et références
- Institut national du cancer (INCa) — Cancers de la peau : informations grand public1
Référence INCa — épidémiologie française (100 000+ cas annuels de cancers cutanés non-mélanome, 80 % de l'ensemble des cancers cutanés), types histologiques, facteurs de risque, prévention solaire. - HAS — Conduite à tenir devant une lésion cutanée suspecte chez l'adulte8
Recommandations HAS sur la prise en charge du carcinome basocellulaire — critères diagnostiques, marges d'exérèse, indications de la chirurgie de Mohs sur les localisations à risque, suivi post-thérapeutique. - Société française de dermatologie — Recommandations sur le carcinome épidermoïde cutané9
Recommandations de la SFD sur le diagnostic et le traitement du carcinome spinocellulaire (carcinome épidermoïde cutané) — bilan d'extension, indications du curage ganglionnaire, surveillance. - Inserm — Dossier Cancer de la peau10
Dossier scientifique Inserm — biologie des cancers cutanés (mélanome et non-mélanome), facteurs de risque UV, génétique, recherche thérapeutique en cours, pistes de prévention. - Ameli — Le cancer de la peau (carcinomes et mélanome)11
Présentation grand public Ameli — types de cancer cutané, signes d'alerte, photoprotection, parcours de soins, remboursement de la consultation dermatologique et de la téléexpertise.
Réponses aux questions les plus courantes
<p>Oui, c'est <strong>histologiquement un cancer</strong> — il s'agit d'une prolifération maligne des cellules basales de l'épiderme. Mais ses caractéristiques en font un cancer particulier : <strong>il ne métastase quasiment jamais</strong> (moins de 0,1 % des cas) et reste localement invasif. C'est néanmoins le <strong>cancer le plus fréquent chez l'humain</strong> et il peut être très destructeur localement si on le néglige (CBC du nez, de l'œil, de l'oreille). La chirurgie d'exérèse complète assure une guérison dans la quasi-totalité des cas pris à temps. La SFD recommande une exérèse avec marges adaptées (3 à 5 mm selon le type histologique), parfois avec contrôle peropératoire des marges (chirurgie de Mohs) sur les localisations à risque comme le visage.</p>
Articles Connexes
Découvrez d'autres articles sur ce sujet

Pied diabétique : risques, stades de Wagner et prévention de l'amputation
Pied diabétique : 15-20 % des diabétiques auront une ulcération du pied au cours de leur vie, dont 40-80 % s'infecteront ; 5-10 % seront amputés. Classification de Wagner, dépistage annuel par monofilament 10 g et IPS, autoexamen quotidien et prise en charge urgente de toute plaie. Sources HAS, IWGDF, Inserm.

Conjonctivite chez l'adulte : bactérienne, virale ou allergique — différencier et traiter
Conjonctivite chez l'adulte : 80 % sont virales (auto-résolutives en 7-14 jours), 15 % bactériennes (sécrétions purulentes), 5 % allergiques. Différencier les 3 formes par les signes cliniques, savoir reconnaître les signes d'alerte (kératite, uvéite, glaucome aigu) qui imposent l'ophtalmologue.
AVC ischémique : thrombolyse, fenêtre des 4h30 et perspectives au-delà
Thrombolyse intraveineuse de l'AVC ischémique : règle des 4h30, extension par IRM ou scanner de perfusion (études WAKE-UP, EXTEND), thrombectomie mécanique jusqu'à 24 h pour les occlusions proximales. Chaîne de prise en charge — UNV, télé-AVC, transferts. Sources HAS 2022, SFNV, ESC, NEJM.
Sourcé auprès d'autorités indépendantes
Cet article a été rédigé par Bilal YIKILMAZ, rédacteur en chef de cestlasante.com. Il n'est pas médecin : chaque recommandation ci-dessus s'appuie sur des sources médicales indépendantes, explicitement citées.
Autorités citées : HAS, INSERM, OMS.
Dernière révision éditoriale : .