Conjonctivite chez l'adulte : bactérienne, virale ou allergique — différencier et traiter
Conjonctivite chez l'adulte : 80 % sont virales (auto-résolutives en 7-14 jours), 15 % bactériennes (sécrétions purulentes), 5 % allergiques. Différencier les 3 formes par les signes cliniques, savoir reconnaître les signes d'alerte (kératite, uvéite, glaucome aigu) qui imposent l'ophtalmologue.

« Œil rouge » est l'une des consultations d'urgence les plus fréquentes en médecine générale. Dans la grande majorité des cas, le diagnostic est bénin — une conjonctivite — mais quelques signes d'alerte imposent un avis ophtalmologique rapide pour ne pas passer à côté d'une kératite, d'une uvéite ou d'un glaucome aigu par fermeture de l'angle. La Société française d'ophtalmologie (SFO)1 rappelle régulièrement la sémiologie qui permet de trier en quelques minutes. Cet article fait le point sur les trois formes principales — virale, bactérienne, allergique — et sur la conduite à tenir.
Les trois grands types — sémiologie comparée
L'interrogatoire et un examen clinique attentif suffisent dans la majorité des cas. Trois éléments tranchent : aspect des sécrétions, caractère uni- vs bilatéral, terrain associé.

Galerie clinique — trois aspects à reconnaître
Les illustrations ci-dessous montrent les caractéristiques typiques de chaque forme. L'aspect des sécrétions, le siège de la rougeur et le contexte général sont déterminants. Une consultation médicale est recommandée au moindre doute, surtout en cas de signes d'alerte.
De gauche à droite : conjonctivite virale (hyperhémie diffuse + larmoiement clair), bactérienne (sécrétions purulentes jaunes), allergique (œdème palpébral + œil rosé + larmoiement clair abondant). Toute association à une douleur profonde, une baisse de vision ou une photophobie intense impose une consultation ophtalmologique en urgence.
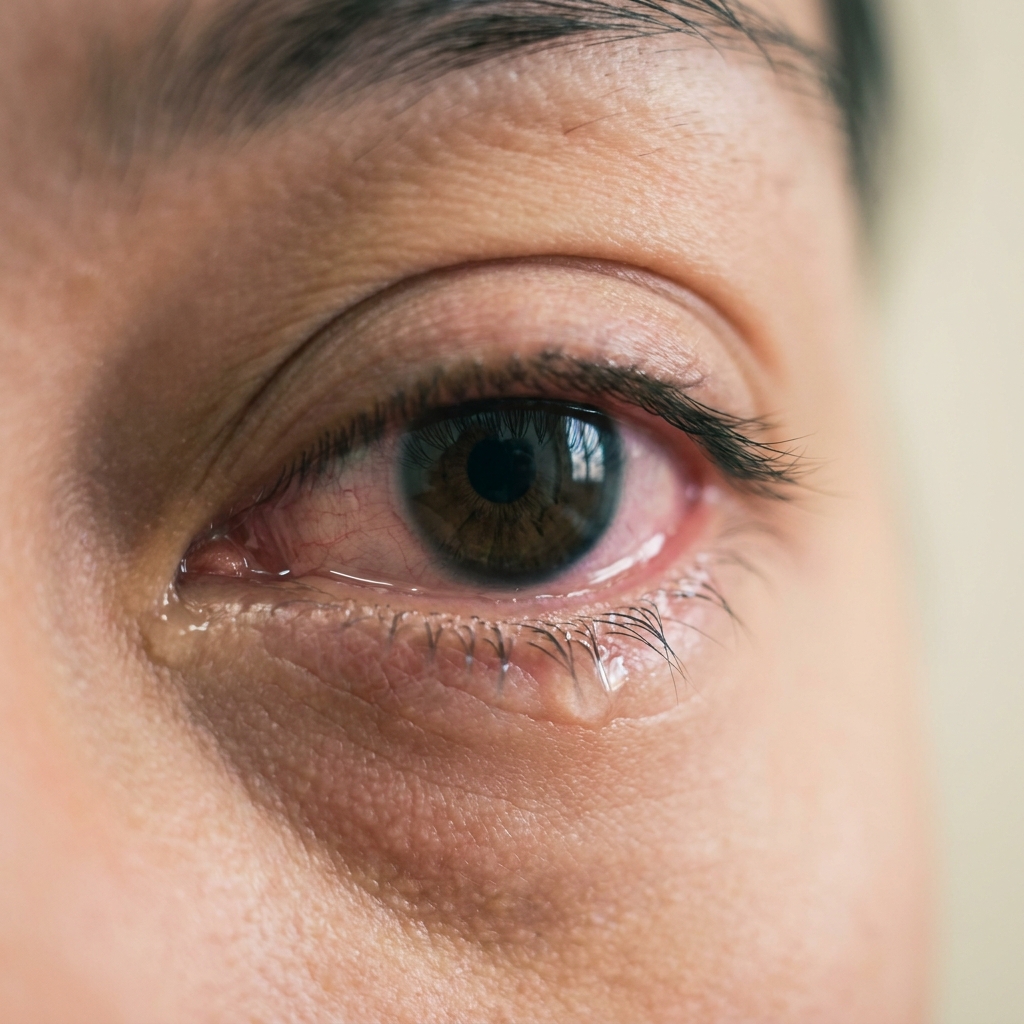
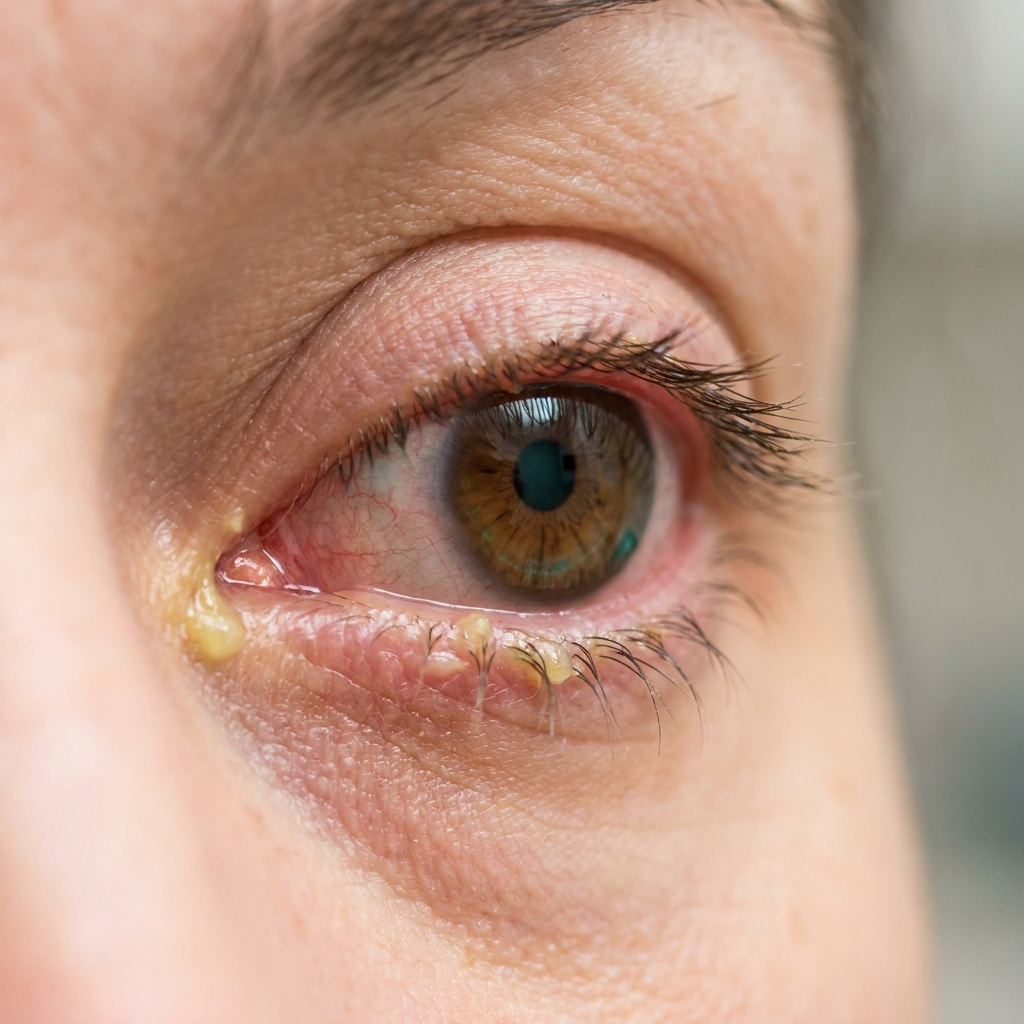
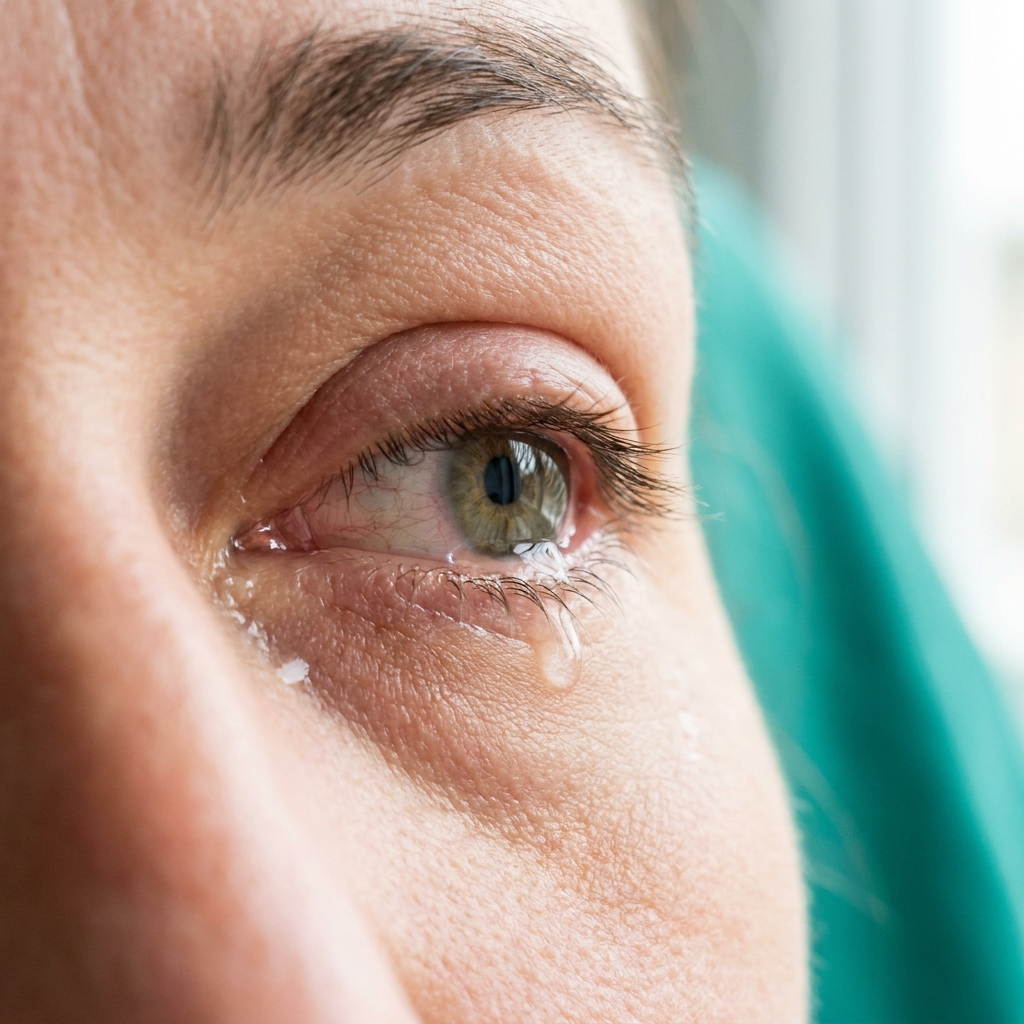
Illustrations générées par IA — vues d'artiste à but pédagogique. Pour un diagnostic, consultez un professionnel de santé.
Différenciation pas-à-pas
| Critère | Virale | Bactérienne | Allergique |
|---|---|---|---|
| Sécrétions | Claires / aqueuses | Purulentes jaune-vert | Claires / muqueuses |
| Prurit | Léger | Absent ou léger | Intense |
| Latéralité au début | Unilatérale puis bilatéralisée | Unilatérale puis parfois bilatérale | Bilatérale d'emblée |
| Adénopathie pré-auriculaire | Fréquente | Rare | Absente |
| Contexte | Rhinopharyngite, syndrome viral récent | Hygiène, lentilles, traumatisme mineur | Rhinite, asthme, saison pollinique |
| Durée typique | 7-14 jours | 3-5 jours sous antibiotique local, sinon 7-10 jours | Tant que dure l'exposition allergénique |
| Traitement de base | Sérum physiologique, larmes artificielles, mesures d'hygiène | Antibiotique local 5-7 jours si purulence franche ou terrain | Antihistaminique local ± oral, éviction allergène |
Traitement — la grande majorité n'a pas besoin d'antibiotique
Le bon usage des collyres est un enjeu d'antibiorésistance. La plupart des conjonctivites — virales surtout, mais aussi bon nombre de bactériennes — guérissent sans antibiotique. Voici la conduite recommandée par la HAS / ANSM3 :
- Acuité visuelle, signes d'alerte ?
- Œil rouge isolé sans douleur profonde → conjonctivite probable
- Douleur, baisse de vision, photophobie → ophtalmologue
- Lavage doux au sérum physiologique × 4-6/j
- Larmes artificielles sans conservateur
- Hygiène des mains, éviction des lentilles le temps de la guérison
- Si contagieux : pas de partage de serviette / oreiller
- Virale : symptomatique seul ; pas d'antibiotique
- Bactérienne franche (purulence) : tobramycine, acide fusidique 5-7 j
- Allergique : antihistaminique collyre + oral, éviction allergène
- Persistance ou aggravation → ophtalmologue
- Atteinte cornéenne suspectée → urgence
- Récidive fréquente → bilan étiologique

Cas particuliers et terrains à risque
- Porteurs de lentilles de contact — toute conjonctivite chez un porteur de lentilles impose un avis ophtalmologique rapide : risque accru de kératite microbienne (notamment à Pseudomonas, Acanthamoeba) qui peut compromettre la vision. Arrêt immédiat des lentilles, consultation sous 24-48 h.
- Conjonctivite herpétique — vésicules palpébrales associées, atteinte unilatérale, dendrite cornéenne au test fluorescéine. Contre-indication absolue à la corticothérapie locale. Antiviral local (aciclovir) + ophtalmo en urgence.
- Conjonctivite à Chlamydia — formes prolongées du sujet jeune sexuellement actif, parfois associée à une infection génitale. Traitement par macrolide oral (azithromycine).
- Nouveau-né et nourrisson — hors champ de cet article ; suivre les recommandations pédiatriques (risque de gonococcie et de chlamydiose maternelle, urgence).
- Patient immunodéprimé — orientation rapide vers l'ophtalmologue, examen systématique par lampe à fente.
- Atteinte bilatérale + symptomatologie systémique — penser au syndrome de Stevens-Johnson, à la maladie de Kawasaki, aux pathologies auto-immunes (Behçet, Gougerot-Sjögren).
Prévention et antibiorésistance
- Lavage des mains régulier, particulièrement après contact avec un patient atteint.
- Pas de partage de produits de maquillage des yeux, serviettes, oreillers.
- Hygiène des lentilles stricte — produit d'entretien renouvelé tous les jours, étui changé tous les 3 mois, pas de lentilles nuit + jour de façon prolongée.
- Antibiotique local : pas en première intention sans signe de bactérienne franche. L'usage abusif des collyres antibiotiques participe à l'antibiorésistance — voir les recommandations de bon usage ANSM3.
- Conjonctivites allergiques saisonnières : antihistaminiques oraux (cétirizine, loratadine, desloratadine, fexofénadine) à débuter avant la saison pollinique chez les patients connus. Voir Rhinite allergique aux pollens : ARIA2.
Questions fréquentes
Combien de temps une conjonctivite virale est-elle contagieuse ?
La conjonctivite virale (le plus souvent à adénovirus) reste contagieuse 10 à 14 jours, parfois plus en cas d'immunodépression. La contagiosité est maximale les 5 à 7 premiers jours, quand le larmoiement est abondant. Mesures recommandées : lavage des mains fréquent au savon, pas de partage de serviette, oreiller, maquillage des yeux ; éviction des lentilles ; arrêt de travail ou de scolarité recommandé pour les métiers en contact rapproché (petite enfance, soin, restauration) pendant 7 jours. La transmission se fait par contact direct (main → œil) et par les sécrétions oculaires sur les surfaces.
Quand mettre un antibiotique en collyre pour une conjonctivite ?
Beaucoup plus rarement qu'on ne le croit. Selon la HAS / ANSM3, l'antibiotique local n'est recommandé qu'en cas de conjonctivite bactérienne franche : sécrétions purulentes jaunes-vertes abondantes et collage des paupières au réveil persistant après 24-48 h. La plupart des conjonctivites bactériennes guérissent spontanément en 7-10 jours ; l'antibiotique raccourcit l'évolution de 2-3 jours. Molécules de première intention : tobramycine, rifamycine ou acide fusidique en collyre, 4 à 6 fois par jour pendant 5 à 7 jours. Pas de corticoïde local sans avis ophtalmologique. Toujours réévaluer à 5-7 jours : persistance ou aggravation → ophtalmologue.
Comment différencier une conjonctivite d'une uvéite ou d'un glaucome aigu ?
Trois éléments tranchent. La conjonctivite : rougeur diffuse, larmoiement ou sécrétions, pas de douleur profonde, pas de baisse de vision, pas de photophobie intense. L'uvéite antérieure : rougeur en cercle péri-kératique (anneau autour de la cornée), douleur sourde profonde, photophobie intense, pupille myotique, baisse de vision modérée. Le glaucome aigu par fermeture de l'angle : douleur oculaire brutale extrême souvent unilatérale, irradiant à la tête, vision floue avec halos colorés autour des lumières, nausées-vomissements, œil dur à la palpation, pupille en semi-mydriase aréactive. Les deux dernières situations sont des urgences ophtalmologiques imposant une consultation immédiate (ne pas instiller de collyre vasoconstricteur, ne pas porter de cache-œil). Voir Glaucome : dépistage par tonométrie4.
Mes yeux pleurent au printemps — est-ce une vraie conjonctivite ?
Si les symptômes sont saisonniers (mars-juillet en métropole), bilatéraux, avec prurit oculaire intense, larmoiement clair, œdème palpébral léger, et qu'ils s'associent à une rhinite (éternuements, rhinorrhée claire, nez bouché) ou à de l'asthme, il s'agit très probablement d'une conjonctivite allergique saisonnière. Traitement : antihistaminiques en collyre (kétotifène, olopatadine) + antihistaminiques oraux (cétirizine, loratadine, desloratadine, fexofénadine), idéalement débutés avant le pic pollinique chez les personnes connues. Éviter les zones très pollinisées, douche en rentrant le soir, fermer les fenêtres aux heures les plus chargées (12 h-15 h). Voir Rhinite allergique aux pollens2.
Je porte des lentilles de contact — que faire en cas de conjonctivite ?
Trois règles non négociables. (1) Arrêter immédiatement le port des lentilles jusqu'à guérison complète et reprise validée par un professionnel ; le port avec inflammation aggrave et expose à une kératite microbienne qui peut menacer la vision. (2) Consulter sous 24-48 h — médecin traitant si signes simples, ophtalmologue en urgence si douleur, baisse de vision, sécrétions abondantes ou suspicion de kératite. (3) Jeter les lentilles en cours et l'étui (souvent contaminés), reprendre avec un nouveau matériel après accord médical. Le bilan ophtalmologique recherche systématiquement une ulcération cornéenne (test à la fluorescéine, lampe à fente). Ne pas instiller de collyre sans avis — certains (corticoïdes en particulier) peuvent aggraver une kératite herpétique sous-jacente.
La conjonctivite peut-elle laisser des séquelles ?
Pas en règle générale, à condition qu'elle soit reconnue et traitée correctement. Les séquelles potentielles surviennent dans les cas non diagnostiqués à temps : kératite épithéliale à adénovirus avec opacités cornéennes superficielles persistantes (rares mais possibles après une conjonctivite virale sévère), cicatrices cornéennes après kératite microbienne (notamment chez les porteurs de lentilles), insuffisance lacrymale après conjonctivites chroniques sévères, modifications de la surface oculaire après allergies chroniques (kératoconjonctivite atopique). C'est précisément pour éviter ces séquelles que la conduite recommande un avis ophtalmologique au moindre signe d'alerte ou en cas de persistance / aggravation au-delà de 5-7 jours. Voir Sécheresse oculaire5 pour la gestion au long cours.
Aller plus loin
- Santé oculaire de l'adulte6 — Pillier de référence — vue d'ensemble des affections oculaires de l'adulte (DMLA, cataracte, glaucome, presbytie, conjonctivite).
- Glaucome : dépistage par tonométrie4 — Diagnostic différentiel de l'œil rouge douloureux — le glaucome aigu par fermeture de l'angle est une urgence ophtalmologique.
- Sécheresse oculaire : écrans, ménopause5 — Cause fréquente d'œil rouge chronique non infectieux — diagnostic différentiel d'une conjonctivite récidivante.
- Rhinite allergique aux pollens2 — Conjonctivite et rhinite allergiques sont souvent associées — même physiopathologie IgE-médiée, traitements convergents.
- Fatigue visuelle sur écran : règle 20-20-207 — Cause non infectieuse de gêne oculaire fréquente — à différencier d'une vraie conjonctivite.
Sources et références
- Société française d'ophtalmologie (SFO) — Œil rouge : démarche diagnostique1
Recommandations de la SFO sur la démarche diagnostique devant un œil rouge — sémiologie des conjonctivites, kératites, uvéites, glaucome aigu, et signes d'alerte qui imposent l'ophtalmologue. - HAS — Bon usage des antibiotiques en collyre8
Recommandations HAS sur la prescription d'antibiotiques en pratique courante — indications, choix des molécules, durée des traitements et lutte contre l'antibiorésistance. - Ameli — Œil rouge : que faire ?9
Fiche grand public Ameli — reconnaître les signes d'une conjonctivite simple, mesures d'hygiène, quand consulter en urgence, place de l'antibiotique. - Azari AA, Barney NP — Conjunctivitis: A Systematic Review of Diagnosis and Treatment (JAMA 2013)10
Revue systématique JAMA 2013 — proportions épidémiologiques (80 % virales, 15 % bactériennes), critères de différenciation, evidence-base des traitements topiques. - ANSM — Bon usage des collyres antibiotiques11
Dossier ANSM sur le bon usage des collyres antibiotiques — indications strictes, durée 5-7 jours, surveillance, place dans la lutte contre l'antibiorésistance.
Réponses aux questions les plus courantes
<p>La conjonctivite virale (le plus souvent à <strong>adénovirus</strong>) reste contagieuse <strong>10 à 14 jours</strong>, parfois plus en cas d'immunodépression. La contagiosité est maximale les 5 à 7 premiers jours, quand le larmoiement est abondant. Mesures recommandées : <strong>lavage des mains fréquent</strong> au savon, pas de partage de serviette, oreiller, maquillage des yeux ; éviction des lentilles ; <strong>arrêt de travail ou de scolarité</strong> recommandé pour les métiers en contact rapproché (petite enfance, soin, restauration) pendant 7 jours. La transmission se fait par contact direct (main → œil) et par les sécrétions oculaires sur les surfaces.</p>
Articles Connexes
Découvrez d'autres articles sur ce sujet

Pied diabétique : risques, stades de Wagner et prévention de l'amputation
Pied diabétique : 15-20 % des diabétiques auront une ulcération du pied au cours de leur vie, dont 40-80 % s'infecteront ; 5-10 % seront amputés. Classification de Wagner, dépistage annuel par monofilament 10 g et IPS, autoexamen quotidien et prise en charge urgente de toute plaie. Sources HAS, IWGDF, Inserm.
Cancers cutanés non-mélanome : CBC, CSC et kératose actinique — reconnaître et dépister
Carcinome basocellulaire (CBC), carcinome spinocellulaire (CSC) et kératose actinique : les cancers cutanés non-mélanome représentent ~80 % des cancers de la peau en France. Reconnaître les lésions, l'auto-examen et la différence avec le mélanome. Sources HAS, INCa, SFD.
AVC ischémique : thrombolyse, fenêtre des 4h30 et perspectives au-delà
Thrombolyse intraveineuse de l'AVC ischémique : règle des 4h30, extension par IRM ou scanner de perfusion (études WAKE-UP, EXTEND), thrombectomie mécanique jusqu'à 24 h pour les occlusions proximales. Chaîne de prise en charge — UNV, télé-AVC, transferts. Sources HAS 2022, SFNV, ESC, NEJM.
Sourcé auprès d'autorités indépendantes
Cet article a été rédigé par Bilal YIKILMAZ, rédacteur en chef de cestlasante.com. Il n'est pas médecin : chaque recommandation ci-dessus s'appuie sur des sources médicales indépendantes, explicitement citées.
Autorités citées : HAS, INSERM, OMS.
Dernière révision éditoriale : .